Икота у онкобольного что
Практические рекомендации по лечению икоты у паллиативных пациентов
Определение
Икота – периодически возникающее непроизвольное миоклоническое сокращение диафрагмы с возможным вовлечением межреберных мышц (обычно одностороннее). Сокращение приводит к внезапному вдоху с последующим закрытием голосовой щели, которое сопровождается характерным звуком.
Продолжительность
Непродолжительная – до 48 часов; длительная – от 48 часов до 1 месяца; трудноразрешимая – более 1 месяца.
Распространенность
Длительная, трудно купируемая икота довольно часто встречается у пациентов с прогрессирующими онкологическими заболеваниями.
Анатомия и патофизиология
Физиологический механизм икоты остается до конца неясным. «Рефлекторная дуга» икоты включает:
Классификация
Легкая, непродолжительная икота
Распространенное явление, может встречаться у каждого и обычно проходит самостоятельно. Причинами такой икоты могут быть: раздражение желудка (переедание, аэрофагия, то есть заглатывание воздуха в желудок), употребление газированных напитков, острой пищи, алкоголя, быстрое растяжение желудка, а также психологические факторы, внезапные перепады температуры, курение и др.
Длительная икота
Может быть вызвана различными причинами:
Периферические
Центральные
Метаболические
Лекарственные: опиоиды, бензодиазепины, глюкокортикостероиды, агонисты допамина, цитохимиотерапевтические средства, антибиотики и др.
Другие: хирургические вмешательства, гепатомегалия.
Трудноразрешимая икота
Из всех вышеперечисленных причин чаще всего трудноразрешимую икоту вызывают:
Анамнез:
Физикальный осмотр для выявления возможных причин икоты:
Лечение
Немедикаментозное
Рекомендуется к использованию до применения медикаментозных средств, назначается сугубо индивидуально. Наиболее распространенными видами немедикаментозной терапии являются следующие.
Изменение режима питания: уменьшить разовые объемы принимаемой пищи с увеличением кратности приема.
Употребление настоя мяты: способствует расслаблению сфинктеров, должен быть свежеприготовленным, не применять вместе с прокинетиками, которые увеличивают тонус мышц желудка и кишечника и нижнего пищеводного сфинктера.
Приемы носоглоточной стимуляции:
Предотвращение раздражения диафрагмы: сделать наклон вперед, прижимая колени к животу.
Стимуляция дерматома С5 (прерывает стимуляцию нервной дуги икоты):
Дыхательные манипуляции:
Медикаментозное
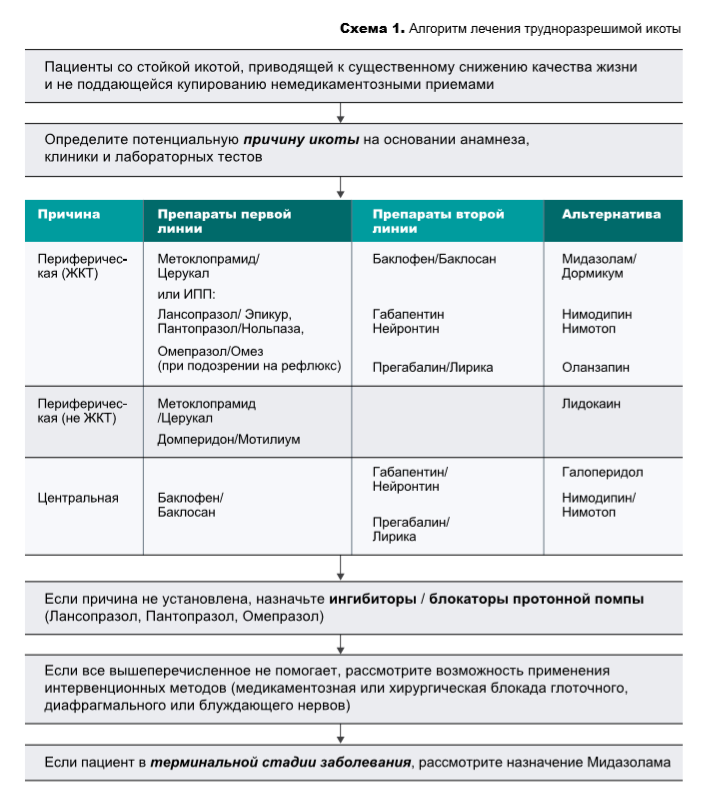
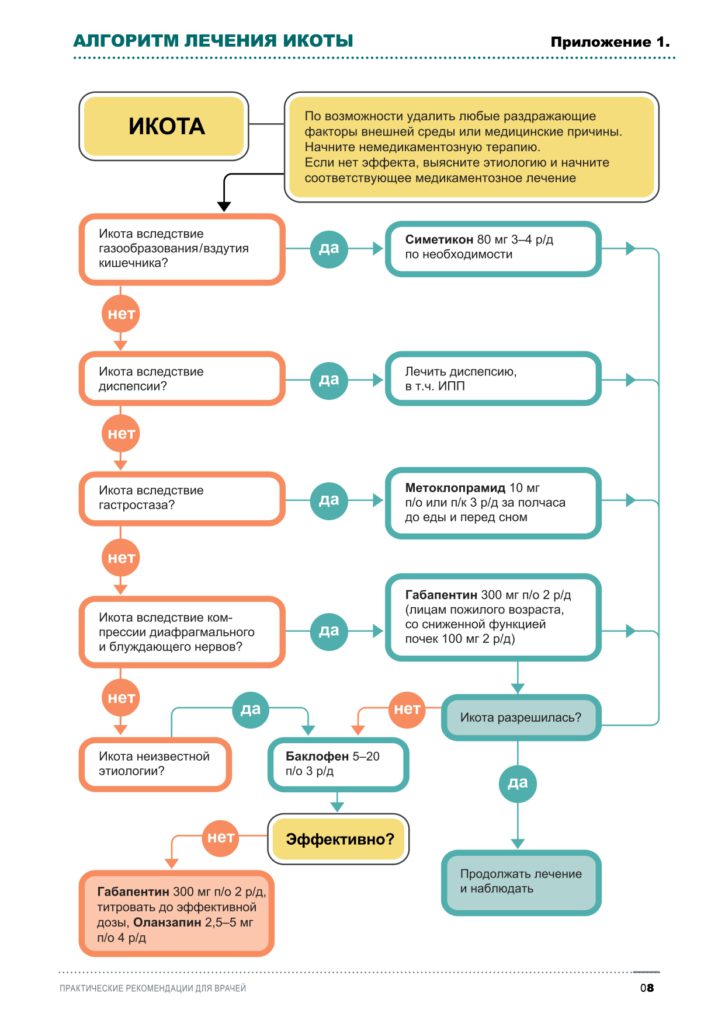
Лечение икоты определяется причиной ее возникновения. В паллиативной помощи икота чаще всего обусловлена несколькими причинами, для лечения применяется, как правило, комплексный симптоматический подход (см. схему 1, Приложение 1).
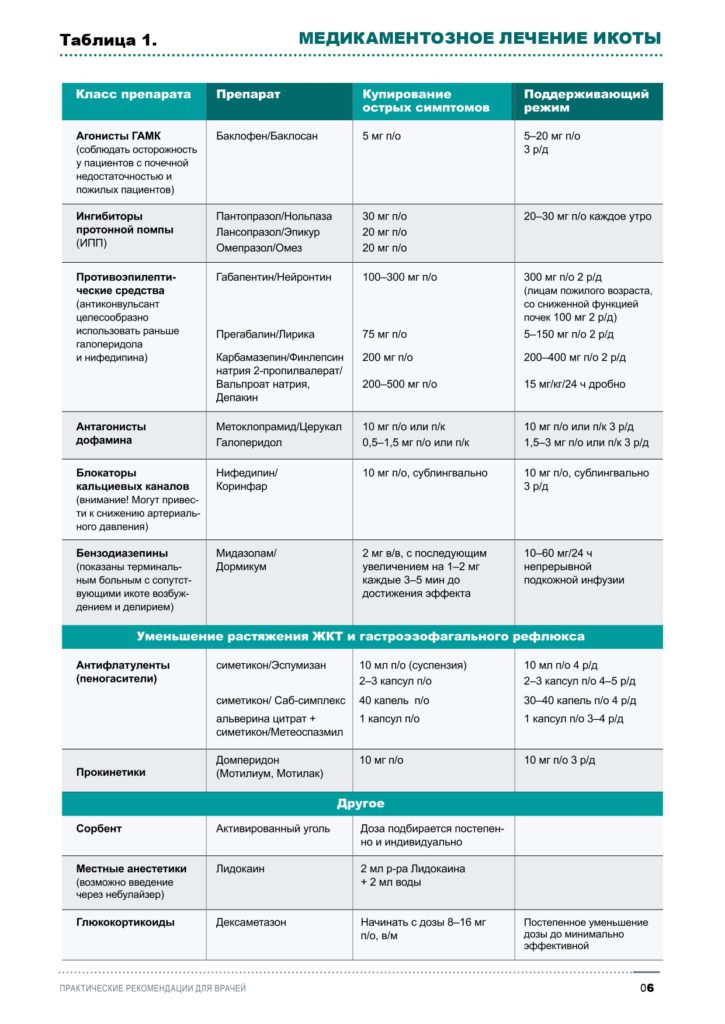
В таблице 1 представлены лекарственные препараты и дозировки, используемые при лечении икоты. Путь введения препаратов пероральный (внутрь), если не указано иное.
Осложнения
Длительная и трудноразрешимая икота может вызвать серьезные нарушения: усиление боли, потерю веса, нарушение всасывания пищи в ЖКТ, эзофагит, дегидратацию, истощение, бессонницу, психологический стресс и, соответственно, значительное снижение качества жизни.
Благодарим за помощь в подготовке материалов:
Кравченко Т.В. (главного врача ГБУЗ ЦПП ДЗМ),
Гуркину С.П. (заместителя главного врача по организации стационарной помощи ГБУЗ ЦПП ДЗМ),
Ибрагимова А. Н. (руководителя филиала «Первый Московский Хоспис им. Веры Миллионщиковой» ГБУЗ ЦПП ДЗМ).
Скачать рекомендации в формате pdf можно здесь: Практическое-руководство_Икота.pdf
Помощь онкологическим больным при нарушениях дыхания
Опубликовано в журнале:
Сестринское дело »» №5 2001 Паллиативная помощь
Одышку, как правило, сопровождают такие симптомы, как тахипноэ (учащение дыхания) и гиперпноэ (увеличение глубины дыхания). Частота дыхания в покое при одышке может достигать 30-35 в минуту, а физическая нагрузка или состояние тревоги могут увеличить этот показатель до 50-60 в минуту.
Повышение темпа дыхания приводит к относительному увеличению мертвого объема дыхания, уменьшению приливного объема и понижению альвеолярной вентиляции.
У некоторых пациентов с одышкой при физической нагрузке бывают приступы дыхательной паники. Во время этих приступов у больных возникает такое чувство, будто они умирают. При этом страх, вызванный одышкой, а также недостаточная осведомленность об этом состоянии вызывают усиление тревоги, что в свою очередь увеличивает частоту дыхания и, как следствие, усиливает одышку.
Причин возникновения одышки достаточно много: она может быть спровоцирована непосредственно самой опухолью, последствиями онкологического заболевания, осложнениями в результате лечения, сопутствующими заболеваниями, а также комбинацией вышеперечисленных причин.
К причинам, спровоцированным непосредственно самой опухолью, относятся одно- или двусторонний плевральный выпот, закупорка главного бронха, инфильтрация легкого раком, раковый лимфангит, сдавливание органов средостения, выпот в перикарде, массивный асцит, растяжение живота.
Причины, являющиеся следствием онкологического заболевания и/или потери сил: анемия, ателектаз (частичное спадение легкого), легочная эмболия, пневмония, эмпиема (гной в плевральной полости), синдром кахексии-анорексии, слабость.
Одышку могут вызвать такие осложнения лечения рака, как лучевой фиброз и последствия химиотерапии, а также сопутствующие заболевания: хронические неспецифические заболевания легких, астма, сердечная недостаточность и ацидоз.
При возникновении одышки следует объяснить больному его состояние и ободрить его, чтобы уменьшить чувство страха и тревоги, а также попытаться изменить его образ жизни: составить режим дня так, чтобы после нагрузки всегда следовал отдых, при возможности помогать пациенту по дому, с покупкой продуктов и т.д.
Лечение будет зависеть от причин, вызвавших одышку. Если причины возникновения состояния обратимы, то помочь может присутствие близких, успокаивающая беседа, прохладный сухой воздух, релаксационная терапия, массаж, а также такие виды лечения, как акупунктура, гипноз.
Медсестра должна постоянно контролировать, насколько удовлетворяются ежедневные нужды больного (умывание, прием пищи, питья, физиологические отправления, потребность в движении). Необходимо либо предотвращать одышку, чтобы пациент справлялся с удовлетворением этих нужд сам, либо обеспечивать ему надлежащий уход, если он сам не способен ухаживать за собой.
Медсестре следует иметь четкое представление о причинах одышки и применять соответствующее лечение. При инфекции органов дыхания необходимо сообщить об этом врачу, обеспечить больного плевательницей для сбора мокроты, сделать все, чтобы сократить до минимума риск распространения инфекции, придать пациенту положение, способствующее лучшей вентиляции легких, а также применить постуральный дренаж.
Медсестре следует также заранее обучить больного, как контролировать дыхание во время приступов дыхательной паники. Во время приступа необходимо обеспечить больному успокаивающее присутствие. Также может помочь прием диазепама на ночь (5-10 мг).
Потенциальных причин возникновения икоты достаточно много. При далеко зашедшем раке большинство случаев икоты обусловлены растяжением желудка (в 95% случаев), раздражением диафрагмы или диафрагмального нерва, токсическими эффектами при уремии и инфекции, опухолью центральной нервной системы.
Повысить парциальное давление СО2 в плазме возможно с помощью обратного вдыхания воздуха, выдохнутого в бумажный мешок, или задержки дыхания.
Среди мышечных релаксантов баклофен (10 мг внутрь), нифедипин (10 мг внутрь), диазепам (2 мг внутрь).
Большинство же «бабушкиных средств» от икоты заключаются в прямой или в непрямой стимуляции гортани. Например, быстро проглотить две чайных (с верхом) ложки сахара, быстро выпить две маленькие рюмки ликера, проглотить сухарик, проглотить раздробленный лед, бросить холодный предмет за ворот рубашки (блузки).
В этих случаях необходимо положить больного на бок, чтобы улучшить дренаж дыхательных путей. Даже небольшое изменение положения может значительно успокоить дыхание.
Снизить выделение секрета у 50-60% больных поможет гиосцина бутилбромид (бускопан, спанил).
Очень важен также правильный уход за полостью рта, особенно если больной дышит через рот. Так как в этом случае пациент ощущает сильную сухость во рту, следует периодически протирать полость рта больного влажным тампоном и наносить на губы тонкий слой вазелина. Если больной может глотать, следует давать ему понемножку пить.
Очень важно уделять внимание близким пациента, по возможности объяснить им суть происходящего, обеспечить психологическую поддержку и обучить правилам ухода за больным.
Кашель бывает трех типов: влажный кашель при способности больного к эффективному откашливанию; влажный кашель, но больной слишком слаб, чтобы откашляться; сухой кашель (то есть мокрота не вырабатывается).
Основные причины кашля можно условно разделить на три группы: вдыхание инородных частиц, избыточная бронхиальная секреция и аномальная стимуляция рецепторов в дыхательных путях, например за счет действия антигипертензивных лекарств, таких как каптоприл и эналаприл.
При далеко зашедшем раке кашель может вызываться сердечно-легочными причинами (введением жидкостей через нос, курением, астмой, хроническими обструктивными заболеваниями легких, сердечной недостаточностью, инфекцией органов дыхания, опухолью легкого и средостения, параличом голосовых связок, раковым лимфангитом, плевральным и перикардиальным выпотом), а также причинами, связанными с патологией пищевода (желудочно-пищеводным рефлюксом), аспирацией при разных патологических состояниях (нервно-мышечных болезнях, рассеянном склерозе, инсульте).
Среди нелекарственных мероприятий надо отметить придание пациенту удобной для откашливания позы, обучение его эффективному откашливанию, советы избегать видов лечения и факторов, провоцирующих кашель.
Следует успокаивать и ободрять пациентов и их близких. Например, уменьшить страх пациента, страдающего кровохарканием, и его близких поможет применение белья и носовых платков, окрашенных в темный, например зеленый, цвет.
Когда икота может быть опасна. Способы, как от нее избавиться
Икота обычно вызывает только раздражение у икающего и легкий смех у окружающих. Но врачи утверждают, что в некоторых случаях она может указывать на серьезные заболевания. Мы расскажем, когда нужно обращаться к врачу и какими еще методами, кроме испуга, питья и задержки дыхания, можно избавиться от этой неприятности.
Из-за чего возникает икота
«Кто-то меня вспоминает» — такая мысль иногда приходит, как только начинается икота. Но на самом деле она возникает в результате судорожного сокращения диафрагмы и мышц грудной клетки, как при интенсивном вдохе. В определенный момент происходит резкое закрытие голосовой щели, сопровождающееся характерным звуком и непроизвольным содроганием туловища. По сути, икота — это своего рода рефлекс, как чихание или кашель. Таким образом организм избавляется от лишнего воздуха, оказавшегося внутри желудка. Как только весь воздух выходит, приступ прекращается.
Икоту могут вызвать следующие моменты:
— торопливость в еде или переедание: именно таким образом в желудок и попадает лишний воздух;
— длительная неудобная поза;
— сильный стресс, волнение, испуг;
Как избавиться от неприятного ощущения
Оториноларингологи утверждают, что обычная икота, связанная с сокращением диафрагмы, обычно проходит сама. Максимальное время приступа — 10-20 минут. Можно попробовать проверенные методы, наподобие испугать икающего, медленно выпить стакан воды, задержать дыхание или перечислить всех, кто мог бы вас вспоминать. Но есть несколько медицинских советов, которые можно использовать, если вышеперечисленные варианты не сработали.
Когда икота становится опасной
Сама по себе икота не опасна, но в определенных случаях она может быть признаком более серьезных нарушений. О том, когда нужно обратиться к врачу, рассказал оториноларинголог, врач высшей категории Владимир Зайцев газете «Аргументы и Факты».
Такие симптомы могут указывать на ряд серьезных заболеваний. Например, упорная икота порой появляется у больных воспалением легких. Возможно, это связано с тем, что инфекция раздражает нервы в грудной клетке или саму диафрагму. Причиной токсической икоты может быть сильное алкогольное отравление. Или вызванное чрезмерным приемом алкоголя заболевание печени, которая, увеличиваясь, раздражает диафрагму.
Румянцева Д.Е., Трухманов А.С., Шептулина А.Ф. и др. Некупируемая икота у пациента 64 лет // РЖГГК. 2016. № 3. С. 93–102.
Некупируемая икота у пациента 64 лет
Д.Е. Румянцева, А.С. Трухманов, А.Ф. Шептулина, Е.Ю. Юрьева, Н.Н. Напалкова, О.А. Сторонова, М.Ю. Коньков, В.Т. Ивашкин
Клиника пропедевтики внутренних болезней, гастроэнтерологии и гепатологии им. В.Х. Василенко ГБОУ ВПО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава РФ, Москва, Российская Федерация
Intractable hiccups in 64 year-old patient
D.Ye. Rumyantseva, A.S. Trukhmanov, A.F. Sheptulina, Ye.Yu. Yureva, N.N. Napalkova, O.A. Storonova, M.Yu. Kon’kov, V.T. Ivashkin
Vasilenko Clinic of internal diseases propedeutics, gastroenterology and hepatology, State educational government-financed institution of higher professional education «Sechenov First Moscow state medical university», Ministry of Healthcare of the Russian Federation, Moscow, Russian Federation
Больной К. 64 лет госпитализирован в отделение гастроэнтерологии Клиники пропедевтики внутренних болезней, гастроэнтерологии и гепатологии им. В.Х. Василенко с жалобами на постоянную, мучительную икоту, не связанную с приемом пищи, изжогу после еды, вздутие живота.
Из анамнеза заболевания известно, что в 1985 г. (33 года) внезапно появилась икота, которая продолжалась 3 дня и самостоятельно прекратилась. В дальнейшем возникала при повышении температуры тела, как правило, при простудных заболеваниях. Однако к врачам по поводу икоты больной не обращался, так как значительного влияния на качество жизни в этот период она не оказывала.
Постоянная икота и невозможность выполнения профессиональных обязанностей послужили причиной в январе 2014 г. обратиться к гастроэнтерологу. При обследовании по данным эзофагогастродуоденоскопии (ЭГДС) были выявлены эзофагит, гастрит, хиатальная грыжа. Назначение ингибиторов протонной помпы (ИПП), обволакивающих препаратов не принесло положительного эффекта. Спустя полгода кроме постоянной мучительной икоты больного стали беспокоить изжога после еды, вздутие живота. По собственной инициативе принимал ИПП без желаемых результатов. В связи с сохранением жалоб, отсутствием эффекта от консервативной терапии в марте 2015 г. пациент обратился в Клинику пропедевтики внутренних болезней, гастроэнтерологии и гепатологии им. В.Х. Василенко.
Хирургическое лечение опухоли продолговатого мозга можно считать началом второго этапа в течении болезни, когда икота стала постоянной, некупируемой и, учитывая профессию больного (музейный работник, экскурсовод), существенно мешала работе. В 2014 г. при обращении за медицинской помощью были выявлены эзофагит, ГПОД, гастрит, которые могли послужить причиной икоты, однако подробное обследование пациента не проводили и связь икоты с выявленными нарушениями не устанавливали.
Третий этап был обусловлен появлением в июле 2014 г. изжоги и метеоризма.
Таким образом, в рассматриваемый период диагностического поиска наиболее вероятной среди известных причин возникновения у пациента персистирующей и некупируемой икоты (см. табл. 1) представляется перенесенное хирургическое вмешательство на головном мозге и воздействие наркозных средств. В пользу такого предположения свидетельствуют как характеристика икоты, а именно, отсутствие связи с приемом пищи и уменьшение выраженности симптома в покое и во время сна, так и взаимосвязь между усугублением икоты и проведением оперативного лечения. В то же время данные анамнеза позволяют заключить, что инвазивные процедуры, указанные в таблице, химиотерапия, травмы головного мозга не могли выступать в качестве провоцирующих икоту факторов у представленного больного.