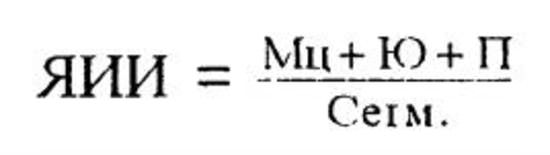Индекс кребса что это значит
Лейкоцитарный индекс интоксикации (ЛИИ)
Общая информация
Данный анализ необходим для определения тяжести инфекционного процесса либо интоксикации организма, а также он позволяет определить адаптационный потенциал организма конкретного больного.
Во время проведения анализа удается определить количество таких элементов крови, как палочкоядерные нейтрофилы, сегментоядерные нейтрофилы, моноциты, лимфоциты, эозинофилы.
Показания
Применяется для определения степени эндогенного отравления у пациентов, которые страдают инфекционными или септическими заболеваниями. Его применяют для определения тяжести отравления у лиц, страдающих механической желтухой, для оценки тяжести течения патологического процесса у пациентов, у которых выявлены кишечные инфекционные заболевания, менингит, гнойно-воспалительные пульмонологические патологии, перитонит, острый гнойный панкреатит и тяжелая форма холецистита. Помимо этого, посредством данного анализа удается установить насколько эффективной является выбранная схема терапии.
Для получения максимально точных результатов, перед проведением анализа, пациенту сообщают, что:
кровь необходимо сдавать утром натощак, при необходимости забора крови в другое время, его можно выполнять не раньше, чем через 8 часов после еды;
перед проведением анализа следует за 14 дней закончить прием любых медикаментозных средств, но если это невозможно, то об этом следует сообщить врачу;
за 24 часа до проведения анализа следует воздержаться от выполнения тяжелых физических нагрузок и стараться не попадать в стрессовые ситуации.
Несоблюдение правил сдачи анализа может существенно изменить его результаты, что может стать причиной неправильного диагноза, а это говорит о том, что человек будет получать некорректное лечение, что может создать серьезные проблемы, а также способствовать ухудшению общего состояния.
Полученные результаты
В норме показания данного анализа варьируются от 0,3 до 1,5. Расчет результатов осуществляется по двум формулам – это Кальф-Калифа или Островского. На сегодняшний день формула Кальф-Калифа является устаревшей и практически не используется, вследствие достаточно сложных расчетов. В наше время для получения данных применяется только ее упрощенный вариант. Изменения ЛИИ у лиц, у которых предположительно имеются инфекционные либо септические патологии соответствуют клинической картине, а также периоду предположительного отравления. Следует отметить, что понижении ЛИИ указывает на наличие у больного вирусной инфекции, а при повышении – бактериальной. В соответствии с этим необходимо отметить, что показатели ЛИИ от 4 до 9 указывает на высокое содержание токсинов в организме пациента, а показатели от 2 до 3 указывают на затухание патологического процесса, либо свидетельствуют о возникновении некробиотических изменений в тканях. При высоком лейкоцитозе и выявленном увеличении уровня ЛИИ до 10, это считается явным признаком септического шока. При выявлении лейкопении пациенту должно быть назначено тщательное обследование, в том числе и узкими специалистами.
Предполагаемые болезни
Повышение показателей считается довольно тревожным сигналом, так как может указывать на самые разные нарушения в состоянии человека.
Повышение лейкоцитов может указывать на:
отравление тяжелыми металлами;
злокачественный онкологический процесс на стадии метастазирования;
В свою очередь сниженные показатели в сравнении с нормой могут рассказать о различных видах заболеваний, как:
отравление, такими химическими веществами, как бензол, мышьяк, толуол;
ухудшение работы иммунной системы;
Врач-консультант
При выявлении нарушений в лейкоцитарной формуле больной нуждается в консультации следующих специалистов гематолога, дерматолога, эндокринолога, хирурга, инфекциониста, терапевта, иммунолога и аллерголога.
Связанные болезни:
Где можно сдать анализ:
Симптомы
О чем говорят симптомы. Самодиагностика не рекомендована, однако достоверная информация помогает в принятии информированного решения.
Состояние здоровья человека напрямую зависит от количества данных форменных элементов. Для того чтобы определить их количество, назначают общий анализ крови. С помощью полученных результатов можно наблюдать течение болезни и характер воспалительных процессов, которые могут протекать в организме. Также общий анализ крови назначают при появлении таких симптомов, как усталость, постоянные головные и мышечные боли, утомляемость.
Для чего назначают общий анализ крови?
Кровь в организме человека выполняет ряд важных функций, поэтому ее состав очень информативен при диагностике возможных заболеваний. Чаще всего во время планового обследования назначается общий анализ крови. При подозрительных результатах назначается развернутый биохимический анализ.
Процедура сдачи общего анализа крови
Перед визитом в клинику не рекомендовано принимать пищу. Также в течение нескольких дней следует прекратить прием медикаментов (только по рекомендации врача). Процедура проводится утром. Забор крови делают из пальца или вены.
Таблица – Нормы общего анализа крови для взрослых
Из таблицы выше следует что, нормы анализа крови у мужчин и женщин отличаются. Во время беременности также изменяются показатели анализа крови.
Гемоглобин
Гемоглобин – это белок, в составе которого имеются ионы железа. Он отвечает за дыхательную функцию крови и производит газообмен между клетками организма.
Если у человека обезвоживание организма, сердечная недостаточность; имеются проблемы с пищеварением, вследствие чего была рвота и диарея – то анализ покажет пониженный уровень гемоглобина.
При повышенном уровне речь идет о закупорке сосудов за счет того, что кровь становится гуще. Из-за этого образуются тромбы, что повышает риск развития сердечно-сосудистых заболеваний.
После рассмотрения результатов анализов должно быть подобрано соответствующее лечение для улучшения показателей. Самолечение в данном случае недопустимо.
Эритроциты
Если человек испытывает стресс, сидит на изнуряющих диетах, которые сочетаются с высокими физическими нагрузками, то уровень эритроцитов будет понижен.
Для коррекции происходящих в организме нарушений назначаются лекарства. Препарат должен быть подобран врачом с учетом результатов проведенных исследований и особенностей организма пациента.
Если при расшифровке биохимического анализа крови СОЭ выше нормы, то это говорит о том, что в организме идут инфекционные и воспалительные процессы, также возможны онкологические заболевания.
Снижение уровня СОЭ свидетельствует о болезнях, сопровождающиеся изменениями формы эритроцитов, например серповидно-клеточная анемия.
Лейкоциты
В норме общее количество лейкоцитов в крови находится в диапазоне 4х109/л до 1,1х1010 /л. Лейкоциты – это форменные элементы крови. Если количество выше нормы, то это указывает на то, что в организме происходит воспалительный процесс. Причины повышения лейкоцитов могут быть следующие: острые инфекции, онкологические заболевания, острое и хроническое воспаление.
Чтобы осуществить подсчет процентного соотношения лейкоцитов разных видов в лабораторной диагностике используют лейкоцитарную формулу. Если из результатов биохимического анализа крови видно, что идет сдвиг лейкоцитарной формулы влево, это значит, что в крови находятся незрелые нейтрофилы. Хотя в норме они должны быть только в костном мозге.
Тромбоциты
Образование тромбоцитов идет в красном костном мозге. Норма у женщин составляет 170,0-320,0х109/л и у мужчин 180,0-320,0х109/л.Туберкулез, рак печени и почек, острые инфекции, отравления, стресс провоцируют повышенное содержание тромбоцитов при расшифровке общего анализа крови.
Пониженное содержание тромбоцитов при расшифровке анализа наблюдается при частом приеме лекарственных препаратов. Низкий уровень тромбоцитов наблюдается также у людей, страдающих алкоголизмом. Если при расшифровке показателей анализа у женщин наблюдается низкий уровень тромбоцитов, то это может говорить о затяжных менструациях.
Гематокрит
При расшифровке биохимического анализа крови особое место выделяют такому показателю, как гематокрит. Он указывает на отношение объема клеток крови к общему объему крови и выражается в процентах.
У женщин низкий уровень гематокрита может говорить о наступлении беременности. Биохимические исследования крови являются важным показателем при установке диагноза пациента и назначении лечения. Сдавать общий анализ крови рекомендовано не только при возникновении недомоганий, но и в целях диагностики организма на отсутствие болезней.
Интерпретация полученных результатов проводится на приеме у врача, который назначил анализ. Специалист учитывает половую принадлежность и возраст пациента. На основании полученных данных врач разрабатывает индивидуальную схему лечения.
Самостоятельная расшифровка полученных результатов может привести к получению ложного представления о диагнозе. Без определенных знаний невозможно определить состояние здоровья даже при наличии результатов анализа крови. Доверяйте расшифровку результатов лабораторных исследований опытным специалистам.
Индекс кребса что это значит
1. Лейкоцитоз (увеличение количества лейкоцитов в венозной крови (более 10-10 /л). При оценке степени выраженности интоксикации лейкоцитоз следует учитывать наряду с другими признаками, свидетельствующими о длительности заболевания, распространенности патоло-ТОческого процесса и его динамики.
2. Лейкоцитарный индекс интоксикации (Кальф-Калиф Я. Я., 1941). Нормальные значения ЛИИ колеблются от 0,3 до 1,5.
5. Концентрация общего белка в плазме крови.
— снижение уровня общего белка в плазме крови до 45 г/л указывает на тяжелую эндогенную интоксикацию и неблагоприятный исход болезни;
— уменьшение концентрации общего белка за счет альбуминовой фракции отражает использование альбумина как важнейшего фактора плазменной детоксикации, связывания и удаления токсинов;
— увеличение альфа-2-глобулинов в два раза огражает активность процесса с нарушением дезаминирования;
— увеличение гамма-глобулинов указывает на рост продукции грубодисперсных белков;
— снижение альбумино-глобулинового коэффициента (отношение количества альбуминов к количеству глобугашов) обусловливает при выраженной интоксикации переход альбуминов в ткани вследствие нарушенной проницаемости стенок сосудов, снижение интенсивности синтеза альбуминов в почечной ткани, ускорение их распада и превращения в другие белки, частично в глобулины, а также усиление синтеза альфа-2- и гамма-глобулинов. В норме атъбумино-глобулиновый коэффициент колеблется от 1,5 до 2,3.
6. Билирубин. Уровень билирубина более 30 ммоль/л вызывает выраженньш мембранотоксический эффект. Встраиваясь в мембраны и проникая в клетку, билирубин повреждает липиды митохондрий, вызывая их необратимое набухание, ингибирует утилизацию глюкозы, нарушает активность ферментов, ионную клеточную проницаемость. При эндогенной интоксикации билирубин плохо связывается с белками вследствие как гипоальбуминемии, так и вытеснения его из комплекса с альбумином лекарственными препаратами (гормонами, салуретиками).
7. Мочевина и креатинин. Увеличение уровня мочевины более 16 ммоль/л и креатинина более 0,2 ммоль/л указывает на наличие эндогенной интоксикации и сопровождается нарушением нейрогумо-рального контроля ЦНС.
8. Токсическая энзимопатия.
— увеличение уровней АЛТ, ACT, ЛДГ (изоферменты 1, 2, 5) указывает на нарушение проницаемости клеточных мембран;
— гипергликемия, увеличение концентрации лактата и пирувата отражает энергетическую несостоятельность клетки;
— увеличение концентрации молочной кислоты без повышения концентрации пировиноградной кислоты свидетельствует о повреждении ферментативных клеточных процессов;
— увеличение ДНКазы, РНКазы, кислой фосфатазы, катапрессина Д отражает степень деструкции клеток, лизиса внутриклеточных белков, а также энергодефицит клетки.
9. Молочная кислота. Увеличение концентрации молочной кислоты отражает уровень энергодефицита и гипоксии. Концентрация молочной кислоты более 4 ммоль/л расценивается как прогностически неблагоприятный признак.
11. Коэффициент нейтрофилы/лимфоциты (отношение клеток неспецифической и специфической защиты). В норме коэффициент равен 2,0.
Увеличение коэффициента до 4,0 и более свидетельствует о нарастании тяжелой интоксикации.
Медицинские интернет-конференции
Языки
Сравнительный анализ лейкоцитарных индексов клеточной реактивности у больных язвенной болезнью ДПК в стадии обострения, ремиссии и здоровых людей
Резюме
Существует несколько способов оценки состояния лейкоцитарного ростка крови при соматических заболеваниях. В данной работе определялись индекс ядерного сдвига (ИЯС), лейкоцитарный индекс интоксикации (ЛИИ), лимфоцитарный индекс (ЛИ) у больных язвенной болезнью(ЯБ) двенадцатиперстной кишки (ДПК). Был проведен сравнительный анализ лейкоцитарных индексов клеточной реактивности(ЛИКР) у больных ЯБ в стадии ремиссии, обострения, а также у здоровых людей.
Ключевые слова
Статья
Введение
В патогенезе истинной язвенной болезни (ЯБ) имеет место изменение клеточного состава крови, в частности лейкоцитов. Изменяется как количество лейкоцитов, так и соотношение их форм. Соответственно изменяется уровень клеточной реактивности.
Цель
Сравнить значения лейкоцитарных индексов клеточной реактивности (ЛИКР) у больных ЯБ двенадцатиперстной кишки (ДПК) в стадии обострения и ремиссии, а также у здоровых людей.
Материалы и методы
Проведена оценка клинических анализов крови у 20 больных ЯБ ДПК в стадии обострения и у 20 практически здоровых людей, сопоставимых по полу и возрасту. Средний возраст больных ЯБ ДПК составил 46,65±17,58 лет. Из них 30% женщин, 70% мужчин. Статистическая обработка данных производилась с помощью программы Microsoft Office Excel 2007. Оценивали ЛИКР: индекс ядерного сдвига (ИЯС), лейкоцитарный индекс интоксикации (ЛИИ), лимфоцитарный индекс (ЛИ).
ЛИИ представляет собой соотношение уровня клеток, повышающихся при воспалительных и гнойных процессах (нейтрофильные лейкоциты — миелоциты, метамиелоциты — юные, палочкоядерные, сегментоядерные) к клеткам, количество которых при этих процессах может снижаться (лимфоциты, моноциты, эозинофилы). Вычисляется по формуле Я.Я. Кальф-Калифа:
ЛИИ = (4 мц. + 3 ю. + 2 п. + с.) × (пл.кл. + 1)*
(лимф. + мон.) × ( э. + 1)
Нормативная величина ЛИИ в зависимости от возраста колеблется от 0,62 ± 0,09 до 1,6 ± 0,5 и даже до 1–3 усл. ед. ЛИИ 2,7–3,7 ± 0,67 усл. ед. соответствует легкой степени интоксикации, 3,6–4,8 ± 0,53 усл. ед. — средней степени, 5,8–8,5 ± 1,4 — тяжелой степени, ЛИИ > 8,6 усл. ед. указывает на крайне тяжелую степень.
Ядерный индекс Г.Д. Даштаянца (ЯИ) – это отношение общего количества (%) моноцитов и палочкоядерных нейтрофилов к уровню сегментоядерных нейтрофилов. Индекс характеризует скорость регенерации нейтрофилов и моноцитов, а также продолжительность их циркуляции в кровяном русле. Формула ЯИ:
При ЯИ = 0,05–0,1 усл. ед. состояние больного удовлетворительное, при 0,3–1,0 усл. ед.— средней тяжести, при индексе более 1,0 усл. ед.— состояние тяжелое.
Лимфоцитарный индекс (ЛИ) — отношение лимфоцитов к нейтрофилам (миелоциты, метамиелоциты — юные, палочкоядерные, сегментоядерные), отражает взаимоотношение гуморального и клеточного звена иммунной системы. Норма = 0,41 ± 0,03 усл. ед. Формула ЛИ:
ЛИКР имеют важное значение как для контроля за лечением так и для прогноза болезни. Клиническое значение данных индексов заключается в определении тяжести воспалительного процесса, а также возможности применения его как критерия, помогающего наряду с клиническими и лабораторными исследованиями, диагностировать прогрессирование процесса или развитие осложнений, таких как прободение или пенетрация язвы.
Результаты
У больных ЯБ в стадии обострения ЛИКР были достоверно выше, чем у здоровых людей (р В среднем:
Общий анализ крови — все ли его возможности исчерпаны? Интегральные индексы интоксикации как критерии оценки тяжести течения эндогенной интоксикации, ее осложнений и эффективности проводимого лечения
На сегодняшний день доказано, что высокий уровень летальности при ожоговой болезни обусловлен комплексом патологических изменений, которые происходят в организме пострадавшего в результате психоэмоционального стресса, болевой реакции, нарушения микроциркуляции в тканях, массивного выхода в кровоток различных токсинов, в том числе продуктов распада поврежденных тканей [7]. Однако основную группу летальных исходов среди обожженных составляют погибшие в результате развития у них различных септических осложнений, первыми симптомами которых являются признаки эндогенной интоксикации (ЭИ) — основного патологического синдрома, требующего интенсивной терапии при ожоговой болезни.
ЭИ, как и любой токсикоз, — это каскадный, стадийный, способный к прогрессированию генерализованный процесс, обусловленный накоплением в кровяном русле токсических веществ в концентрациях, превышающих функциональные возможности естественных систем обезвреживания с последующим повреждением других органов и систем организма. Эти повреждения, в свою очередь, существенно модифицируют структурно-функциональное состояние клеточных и субклеточных мембран, вызывая вторую волну интоксикации и замыкая порочный круг данного критического состояния [5, 7, 8]. Тяжесть эндогенной интоксикации является косвенным критерием тяжести общего состояния больных с различными патологическими процессами. Для оценки ЭИ предложен ряд шкал и систем, основанных на оценке клинических и лабораторных показателей в баллах (SOFA, SAPS, APACHE и др.). Однако экстренное определение показателей, входящих в эти системы, не всегда доступно, что связано с возможностями лабораторных служб учреждений, а также с длительностью исследований и оценкой их результатов в балльной системе, которые порой являются субъективными. Имеются сообщения по поводу систем APACHE как не совсем достоверных в оценке прогноза, так как учитывается только общее количество лейкоцитов, а такой важнейший показатель, как процентное содержание нейтрофильных гранулоцитов (нейтрофилов), остается без внимания [11, 13].
В настоящее время клиническая лабораторная медицина располагает мощными и гибкими методами ранней и достаточно точной диагностики значительной части известных форм патологии человека, в том числе и ЭИ, а также слежения за развитием патологического процесса и его купирования в результате проводимого лечения [3, 4]. Однако при анализе полученных результатов клинических лабораторных исследований необходимо учитывать следующие основные источники ошибок и их вариации:
• биологическая вариация показателей, которая отображает индивидуальные или групповые особенности протекания процессов жизнедеятельности человеческого организма;
• преаналитическая вариация вследствие воздействия на результат исследования условий взятия, хранения, транспортировки в лабораторию образца биоматериала;
• ятрогенная вариация, связанная с влиянием на анализы диагностических и лечебных воздействий на организм пациента (прием медикаментов перед исследованием и во время него); неспособность ждать, т.е. плохое знание закономерностей течения заболевания и изменения исследуемых показателей; неумение вовремя остановиться (для клинициста — одно из самых трудных), когда дополнительные данные уже не смогут повлиять на тактику лечения, стремление получить «исчерпывающую» информацию о пациенте;
• аналитическая вариация, являющаяся следствием систематических или случайных погрешностей при проведении лабораторного анализа, а также плохое знание диагностической информации, которую несут лабораторные тесты, неумение использовать отрицательные результаты и критически оценивать всю сумму доказательств при сопоставлении результатов нескольких исследований [3, 6].
Эндогенная интоксикация, как правило, наступает при заболеваниях и осложнениях, связанных с усиленным распадом тканей, повышением процессов катаболизма, недостаточностью функции печени и почек. Однако чаще всего приходится встречаться с интоксикацией, которая обусловлена инфекционными агентами. Для начальной фазы инфекционного процесса характерно накопление токсических продуктов в тканях первичного очага. Специфическими мишенями для эндотоксинов служат клетки соединительной ткани, макрофаги, нейтрофильные лейкоциты, тромбоциты и др. [26]. Лабораторно-диагностическими маркерами инфекционных (воспалительных) осложнений, которые чаще всего и обусловливают ЭИ, являются: лейкоцитоз более 20×10 9 или лейкопения менее 4,0×10 9 ; сдвиг лейкоцитарной формулы влево — более 10% незрелых форм нейтрофилов; уменьшение или преобладание тех или иных форменных элементов в лейкоцитарной формуле; лимфоциты Т и В, повышение уровней молекул средней массы (МСМ), циркулирующих иммунных комплексов (ЦИК), интерлейкинов, иммуноглобулинов, каталазы, супероксиддисмутазы, фактора некроза опухоли, парамецийный тест и т.д. Изменения этих показателей не являются патогномоничными для какой-то одной единственной патологии и встречаются при многих заболеваниях различного генеза, полиорганной недостаточности и сепсисе различного происхождения. Определение вышеуказанных маркеров ЭИ является дорогостоящей процедурой и требует специального оборудования, что не всегда доступно для лабораторий городских и сельских больниц. Трудно представить, что после введения программ стандартизации диагностики и лечения в системе здравоохранения во всех больницах может быть проведено исследование специфических иммуноглобулинов, молекул средней массы, интерлейкинов, эффективной концентрации альбумина и его фракций и т.д.
Нужно отметить, что для различных патологических состояний (кроме генетически обусловленных) биохимические сдвиги не являются строго специфическими; поэтому, сравнивая их с показателями нормы, важно оценить степень, уровень и продолжительность имеющих место биохимических нарушений. Известно, что из 100 проведенных лабораторных исследований (порой дорогостоящих) 10–20% назначаются необоснованно и примерно 10% патологически измененных показателей не учитываются [14]. Поэтому в литературе все чаще появляются сообщения об использовании интегральных показателей ЭИ, часть которых изменяется уже в преднозологический период или на самых ранних стадиях заболевания. Это позволяет оценить в динамике состояние различных звеньев иммунной системы, не прибегая к специальным методам исследования [1, 2, 4, 11, 13]. По сути дела, речь идет о возможности многогранной оценки динамики гомеостаза и эффективности проведенного лечения по данным общего клинического анализа крови, который производится во всех без исключения лечебных учреждениях, включая сельские фельдшерско-акушерские пункты и центральные районные больницы.
Поскольку здоровый человек имеет относительно постоянный как биохимический, так и клеточный состав крови, чаще всего в диагностических целях используется развернутый клинический (общий) анализ крови, который производят практически в любом лечебном учреждении. Когда нарушения развиваются на органно-клеточном и субклеточном уровнях, информация, полученная от данного исследования, нередко является единственным критерием при постановке диагноза и контроля течения болезни [1, 2, 13]. Количественные показатели лейкоцитов крови и особенно показатели ее лейкоцитарной формулы являются дополнительными методами исследования, имеющими значение в диагностике острых воспалительных и гнойно-деструктивных заболеваний и осложнений разной локализации и этиологии[23]. Так как эти показатели не являются строго специфичными, важно оценить их уровень и продолжительность имеющих место нарушений. Часто эти изменения обусловлены как патологическим процессом, так и особенностями больного — возрастом, гено- и фенотипом, условиями труда, быта, питания, факторами риска, имеющейся соматической патологией. Необходимо также отметить, что течение многих воспалительных заболеваний и осложнений травм различного генеза в последние 10–15 лет значительно изменилось и приобрело скрытый, торпидный характер благодаря широкому применению антибиотиков, нарушениям иммунологической реактивности макроорганизма под влиянием загрязнения окружающей среды химическими веществами и радионуклидами [18].
В здоровом организме количество отдельных форм лейкоцитов находится в постоянном процентном соотношении. Причиной лейкоцитоза при воспалительных заболеваниях является стимуляция лейкопоэтической функции кроветворных органов в результате действия специфических возбудителей и факторов воспаления [25]. Клетки, не успевшие созреть в кроветворных органах, в виде незрелых форменных элементов крови поступают в кровь, обусловливая ее патологическую картину. При объективной оценке лейкоцитарной формулы у каждого конкретного больного во внимание принимается в основном суммарное процентное содержание нейтрофилов. Повышение его сверх нормальных показателей указывает на возможность развития в организме воспалительного или гнойно-деструктивного процесса [10]. Однако оценка этих данных часто бывает субъективной, в связи с чем для выражения степени тяжести ЭИ предложен ряд индексов, в которых использованы показатели лейкоцитарной формулы, т.е. по изменениям лейкоцитарной формулы с учетом других гематологических показателей можно судить о выраженности воспалительного процесса и эффективности проводимой терапии.
Общее количество лейкоцитов у здоровых лиц составляет от 4,5 до 7,0×10 9 /л. Референтные величины: 3,2–11,3×10 9 /л. Нормореактивным следует считать увеличение числа лейкоцитов в 2–3 раза, величину свыше 25×10 9 /л — гиперлейкоцитозом, показатель 40×10 9 /л — лейкемоидной реакцией [30].
Лейкоцитоз — увеличение числа лейкоцитов выше принятой нормы, которое наблюдается при различных инфекционных, воспалительных и гнойно-септических процессах, комах (уремической, диабетической, печеночной), различных экзо- и эндогенных интоксикациях, при кровопотере более 500 мл, после обширных и травматических операций, а также при использовании некоторых лекарственных препаратов (адреналин, допамин, глюкокортикостероиды), а также при наличии лимфопролиферативных заболеваний (лимфогрануломатоз, лейкозы и лейкемоидные реакции).
Лейкопения — снижение количества лейкоцитов ниже принятой нормы, которое возникает при некоторых инфекциях (септическом эндокардите, гриппе, гепатитах), острых лейкозах, гиперспленизме, лучевой и химиотерапии, что указывает на угнетение или истощение защитных механизмов организма человека.
Нейтрофилия — увеличение количества нейтрофилов, которое может наблюдаться при:
• активации продукции нейтрофилов под влиянием кортикостероидов, медиаторов острого воспаления, особенно при пиогенной инфекции, продуктов распада тканей (инфаркт миокарда, неопластические процессы), метаболических нарушениях при уремии, ацидозах, эндокринопатиях и миелопролиферативных процессах;
• ускорении процессов мобилизации нейтрофилов из костного мозга при эндотоксемии, остром воспалении, стрессовых ситуациях и после острой кровопотери;
• перераспределении клеток из маргинального шара к циркулирующему при физической нагрузке, гипоксии, дефиците рецепторов C3b, дефектах хемотаксиса и под влиянием адреналина, кортикостероидов и нестероидных противовоспалительных препаратов;
• увеличении длительности жизни нейтрофилов при миелобластной лейкемии.
Нейтропения — уменьшение количества нейтрофилов (менее 1800/мкл), наблюдается при:
• врожденной идеопатической нейтропатии, апластичной анемии и синдроме Chediac–Higashi;
• лучевой болезни и хронических инфекционных процессах;
• использовании химиопрепаратов, тиростатиков, антигистаминных веществ, транквилизаторов, диуретиков, амидопирина, солей золота и гемодиализа;
• дефиците витамина В12, фолиевой кислоты и других гемопоэтичных факторов;
• миелофиброзе и метастазах в костный мозг;
• укорочении длительности жизни гранулоцитов при инфекционных и вирусных болезнях (туберкулез, инфекционный мононуклеоз, вирусные гепатиты, лейшманиоз), при тяжелых септических состояниях;
• аутоиммунных процессах (синдроме Felty) и гиперспленизме;
• активации процессов эмиграции нейтрофилов в ткани (псевдонейтропения) при вирусных инфекциях и под влиянием гистамина.
Появление в гемограмме молодых и дегенеративных форм называется ядерным сдвигом нейтрофилов, что является характерным признаком интоксикаций, инфекционных и воспалительных процессов. Различают три вида ядерного сдвига: регенеративный, дегенеративный и лейкемоидный.
Сдвиг влево (регенеративный) — увеличение числа палочкоядерных нейтрофилов с появлением молодых форм (миелоцитов, метамиелоцитов). При этом обычно появляется лейкоцитоз, что свидетельствует о повышенной активности костного мозга. Нейтрофилез с гиперлейкоцитозом при резком ядерном сдвиге влево наблюдается при:
• лейкемоидных реакциях при тяжелых инфекционных процессах у детей;
• пиогенных инфекционных процессах (сепсисе, перитоните) при сохранении реактивности организма на достаточно высоком уровне;
• метаболических нарушениях;
• миелосклерозе.
Дегенеративный сдвиг — характеризуется увеличением только палочкоядерных лейкоцитов, что указывает на функциональное угнетение костного мозга, его лейкопоэтической деятельности и встречается при вирусных инфекциях в сочетании с лейкопенией, при тяжелой интоксикации вследствие сальмонеллеза, дизентерии, острого перитонита, при уремической и диабетической комах (сопровождается лейкоцитозом) [30].
Сдвиг вправо (лейкемоидный) — увеличение количества зрелых (сегментоядерных) нейтрофилов:
• при некрозе тканей;
• при мегалобластических анемиях;
• при уремии, подагре.
Появление в крови гигантских гранулоцитов с дополнительными цитоплазматичными образованиями наблюдается:
• при синдроме «ленивых лейкоцитов» (Chediak–Higashi);
• при мукополисахаридозе;
• токсические цитоплазматические гранулы (накопление ДНК в виде телец Dohle) — при тяжелых инфекциях.
Появление в крови бластных форм лейкоцитов наблюдается при лейкемиях и лейкемоидых реакциях.
Эозинофилия — увеличение количества эозинофилов, наблюдается при:
• аллергических реакциях, идиосинкразии и аутоиммунных процессах при бронхиальной астме, при повышенной чувствительности к йоду, пенициллину;
• хронических заболеваниях кожи неаллергического происхождения, развитие которых происходит без участия IgE: пузырчатка, лепра, зуд при холемии, псориазе, ихтиозе;
• паразитарных заболеваниях: тригенелез, токсоплазмоз, эхинококкоз, шистосомиаз, аскаридоз;
• гемопоэтических нарушениях: пернициозная анемия, серповидноклеточная анемия, состоянии после спленэктомии, Polycythemia rubra vera;
• других патологических состояниях и отравлениях: эозинофильные перитониты, язвенный колит, чрезмерное употребление сульфаниламидов, дефицит магния.
Эозинопения — уменьшение количества эозинофилов (менее 50/мкл), которое встречается при острых инфекционных процессах и при использовании адренокортикотропного гормона (АКТГ), простагландинов и глюкокортикостероидов.
Базофилия наблюдается при хронических воспалительных процессах (ревматоидный артрит, язвенный колит), реакциях гиперчувствительности 1-го типа, вирусных инфекциях и миелопролиферативных процессах.
Базопения сопровождает острое воспаление, тиреотоксикоз, развивается при использовании кортикостероидов.
Моноцитоз — патологическое состояние, при котором количество моноцитов превышает 1000/мкл. Имеет место при лейкемиях, лимфомах, миеломах, миелодиспластических и инфекционных процессах (туберкулез, риккетсиоз), язвенном колите, системной красной волчанке и липидозах.
Моноцитопения сопровождает аутоиммунные болезни и состояния после использования глюкокортикоидов и химиотерапевтических препаратов.
Лимфоцитоз — состояние организма, при котором количество лимфоцитов превышает 4000/мкл. Лимфоцитоз с увеличением числа малых лимфоцитов наблюдается при хронических инфекциях, аутоиммунных болезнях (myasthenia gravis), нарушениях метаболизма, болезни Аддисона и тиреотоксикозе. Увеличение количества больших и средних лимфоцитов возникает в случаях активации иммунной системы у детей и при первичных неопластических процессах (лимфомы, лейкемии).
Лимфопения — патологическое состояние, при котором количество лимфоцитов менее 1000/мкл и преимущественно касается уменьшения числа Т-клеток. Встречается при злокачественных новообразованиях, инфекционных процессах и системных заболеваниях соединительной ткани. Лимфопения может быть следствием уменьшения продукции клеток при иммунодефицитных состояниях или перераспределения клеток при аномалиях грудного лимфатического протока.
В целях слежения за течением ожоговой болезни, развитием воспалительных или других осложнений, а также оценки эффективности проводимого лечения у больных мы определяли индексы ЭИ на основании расширенного общего анализа крови. Для этого мы использовали разработанную нами компьютерную программу, которая позволяет в течение 1–2 минут (время введения в программу одного общего анализа крови) получить нижеуказанные индексы в цифровом и графическом вариантах, что улучшает возможность правильного интерпретирования полученных результатов.
Индекс Кребса (ИК) — отношение всей суммы процентного содержания нейтрофилов к такому же количеству лимфоцитов. Норма = 1,8 ± 0,46 [18].
Индекс не получил распространения, так как не отображает всех элементов лейкоцитарной формулы, хотя по данным некоторых авторов [19] объективно отображает степень интоксикации. При воспалительном процессе с легкой ЭИ ИК равен 2,8 ± 0,4, при средней тяжести ЭИ — 4,86 ± 0,97, при тяжелой степени ЭИ — более 5,76 ± 1,19. При неэффективности проводимой терапии ИК оставался на высоких цифрах на протяжении 5–7 дней.
Кровно-клеточный показатель (ККП) представляет собой отношение числа гранулоцитов к сумме одноядерных клеток (лимфоциты + моноциты). Норма = 1,45 ± 0,08 [25].
Лейкоцитарный индекс интоксикации (ЛИИ) определяют по формуле Я.Я. Кальф-Калифа — как показатель процессов тканевой деградации и уровня ЭИ [12]. Представляет собой соотношение уровня клеток, повышающихся при воспалительных и гнойных процессах (нейтрофильные лейкоциты — миелоциты, метамиелоциты — юные, палочкоядерные, сегментоядерные), к клеткам, количество которых при этих процессах может снижаться (лимфоциты, моноциты, эозинофилы). ЛИИ на сегодняшний день является самым распространенным индексом интоксикации в различных отраслях медицины. Данный индекс показывает количественное выражение сдвига лейкоцитарной формулы в сторону нейтрофилов, в то время как на практике данный сдвиг оценивается врачами приблизительно и лишь констатируется как таковой, зачастую без количественной характеристики. Такая оценка нейтрофильного сдвига весьма субъективна, что снижает ценность этого метода [11]. Нами, как и другими авторами [11], отмечено, что введение в формулу ЛИИ Я.Я. Кальф-Калифа цифровых коэффициентов для усиления значения некоторых клеток не совсем оправдано: невозможно с достаточной достоверностью определить степень значимости каждой клетки лейкоформулы в ЛИИ, ибо плазматические клетки и юные нейтрофилы встречаются приблизительно в 0,3–0,5% и 5–7% случаев соответственно.
ЛИИ = (4 мц. + 3 ю. + 2 п. + с.) × (пл.кл. + 1)*
(лимф. + мон.) × ( э. + 1)
Нормативная величина ЛИИ в зависимости от возраста колеблется от 0,62 ± 0,09 до 1,6 ± 0,5 и даже до 1–3 усл. ед. [11, 23]. Возрастание данного показателя говорит о повышении уровня ЭИ и активации процессов распада. ЛИИ 2,7–3,7 ± 0,67 усл. ед. соответствует легкой степени интоксикации, 3,6–4,8 ± 0,53 усл. ед. — средней степени, 5,8–8,5 ± 1,4 — тяжелой степени, ЛИИ > 8,6 усл. ед. указывает на крайне тяжелую степень ЭИ. При стойком повышении ЛИИ выше 6,9 ± 1,5 усл. ед. (на протяжении 3–5 дней и более) независимо от проводимой терапии высока вероятность неблагоприятного исхода. Повышение ЛИИ до 4–9 свидетельствует о влиянии бактериальных токсинов, если ЛИИ в рамках 2–3 — об интоксикации продуктами аутолиза [27].
ЛИИ является перспективным в оценке тяжести ожоговой болезни, эффективности проводимой терапии, позволяет судить о тяжести воспалительного процесса и связанной с ним ЭИ. Однако ЛИИ не учитывает общее количество лейкоцитов, обезличивает некоторые показатели общего анализа крови — например СОЭ, которая подчеркивает характер и течение воспалительного процесса, уровень гемоглобина и количество эритроцитов, которые также характеризуют реакцию организма на наличие токсинов в крови, например при сепсисе, когда на эритроцитах, в плазме и моче содержатся вещества низкой и средней молекулярной массы, что указывает на тяжесть ЭИ. В то же время, лейкоцитоз и СОЭ не всегда совпадают с повышением ЛИИ. На данный индекс нельзя полагаться при использовании лечебных мероприятий, влияющих на состав крови или направленных на сорбцию токсинов, когда возможна одновременно сорбция форменных элементов крови, что приводит к неправильной лейкоцитограмме, что искажает расчеты по формулам.
Снижение ЛИИ после плазмафереза, плазмосорбции и плазмообмена указывает на правильность выбранной тактики, а высокие цифры ЛИИ после сорбционных методов лечения — на необоснованность применения сорбционной терапии. К тому же, операционная травма (некрэктомия, аутодермопластика, вcкрытие гнойника и т.д.) способствует усилению лейкоцитоза и сдвигу лейкоцитарной формулы влево в первые 1–2 суток (при неадекватном вмешательстве). Влияние оперативного вмешательства на индексы интоксикации зависит от его тяжести, длительности и полноценности, а также от тактики послеоперационного ведения пациентов.
Некоторые авторы [27] считают, что ЛИИ не всегда соответствует клинической картине заболевания и не позволяет оценить динамику изменения токсичности за короткий промежуток времени. Однако нами было отмечено прогностическое значение данного индекса: при плохом общем самочувствии больного снижение ЛИИ указывает на то, что лечебная тактика выбрана удачно и через 2–3 дня наступит клиническое улучшение общего состояния пациента. И наоборот — увеличение ЛИИ при положительной динамике общего состояния больного говорит о недостаточной эффективности консервативного или оперативного лечения и в ближайшее время следует ожидать клиническое ухудшение самочувствия и общего состояния. Показатели ЛИИ колеблются в течение 4–12 часов в пределах 30–45%, а порой меняются в 2–3 раза в ту или иную сторону, что зависит от эффективности проводимой терапии.
Описано несколько модификаций расчета ЛИИ [17, 18, 20].
Модифицированный лейкоцитарный индекс интоксикации Б.А. Рейса (ЛИИр) [18]:
ЛИИр = с. + п.+ ю. + мц.
мон. + лимф. + э.
Модифицированный лейкоцитарный индекс интоксикации (ЛИИм), В.К. Островский и соавторы (1983) [11, 18]:
ЛИИм = мц. + пл.кл. + ю.+ п. + с.
лимф. + мон. + э. + б.
Данный индекс более приемлем и достоверен, так как использует соотношение уровня всех клеток крови, повышающегося и снижающегося при воспалительных заболеваниях без каких-либо дополнительных коэффициентов, что объективно отражает суть происходящих процессов. Норма равна от 1,0 ± 0,5 до 1,6 ± 0,5.
При легкой степени ЭИ ЛИИм равен 1,7–2,8 ± 0,64, при средней степени — 4,3 ± 1,5, при тяжелой — более 8,1 ± 0,34. Данный индекс достовернее ЛИИ и позволяет следить за степенью ЭИ, эффективностью проводимой терапии.
Кроме ЛИИ в различных модификациях был предложен индекс резистентности организма (ИРО) [18, 21], в который ЛИИ входит как один из компонентов. Рассчитывается как отношение количества лейкоцитов в тыс./л к произведению возраста больного на ЛИИ по Я.Я. Кальф-Калифу:
ИРО= л., тыс./л
возраст больного × ЛИИ
В среднем ИРО колеблется от 50 до 100. Снижение ИРО указывает на возможность развития инфекционных осложнений, а увеличение его на 3–7-й день — на отсутствие воспалительных осложнений; у больных с гнойными осложнениями ИРО снижается. При ИРО ниже 50 необходимо проводить длительную детоксикационную терапию, включающую гемосорбцию, энтеросорбцию, форсированный диурез и др. У каждого второго больного данной группы развиваются различные осложнения, синдром полиорганной недостаточности (СПОН) и наблюдается высокая летальность, которая достигает по данным различных авторов до 37,5% при перитонитах. При показателях ИРО в пределах нормы (50–100) осложнения встречаются в 34,4% случаев, летальность составляет 9,3%. При высоком ИРО осложнения встречаются в каждом третьем наблюдении, но летальность в данной группе равна 4,4%.
Ядерный индекс Даштаянца Г.Д. (ЯИ) [17, 27]:
При ЯИ = 0,05–0,1 состояние больного удовлетворительное, при 0,3–1,0 — средней тяжести, при индексе более 1,0 — состояние тяжелое.
Реактивный ответ нейтрофилов (РОН) (Т.Ш. Хабиров, 2000 [9]) является модификацией ЛИИ и равен произведению суммы миелоцитов и юных на палочкоядерные и сегментоядерные нейтрофилы, поделенному на произведение суммы лимфоцитов, базофилов и моноцитов на процент эозинофилов.
РОН= (мц. + ю.+ 1) × п. × с.
(лимф. + б. + мон.) × э.
Если палочкоядерных нейтрофилов менее 1, то (п. + 1). Если эозинофилов менее 1, то (э.+1).
Нормальное значение РОН равно 10,6 ± 2,1. Показатели РОН 15–25 указывают на компенсирование эндогенной интоксикации, 26–40 — субкомпенсацию, более 40 — на декомпенсацию.
РОН является доступным, достаточно информативным, более чувствительным и менее подверженным погрешностям индексом, чем ЛИИ, позволяет на основании оценки общего состояния больного, инструментальных и лабораторных показателей правильно выбрать и своевременно скорректировать тактику лечения.
Индекс сдвига лейкоцитов крови (ИСЛК) [1, 16, 18, 22] — отношение суммы эозинофилов, базофилов и нейтрофилов к сумме моноцитов и лимфоцитов.
ИСЛК = э. + б. + н. (с., п., юн., мц.)
мон. + лимф.
В норме ИСЛК составляет 1,96 ± 0,56 и не зависит от общего числа лейкоцитов крови. Повышение ИСЛК свидетельствует об активном воспалительном процессе и нарушении иммунологической реактивности. Его увеличение связано со снижением числа эозинофилов (у многих при выраженной ЭИ отмечается анэозинопения) и повышением количества палочко- и сегментоядерных нейтрофилов. При адекватном лечении этот индекс снижается, высокие показатели зафиксированы у умерших больных. ИСЛК является маркером реактивности организма при остром воспалительном процессе. Однако этот индекс не всегда соответствует тяжести ЭИ и должен использоваться только в комплексе исследования показателей ЭИ.
ИСЛК использовался для определения реактивности организма у больных с инфарктом миокарда. Ни сообщений авторов, которые предложили этот индекс, ни других сообщений о применении данного индекса при воспалительных или гнойных процессах нами не обнаружено.
Индекс соотношения лейкоцитов и СОЭ (ИЛСОЭ) [1]. По показателям ИЛСОЭ можно судить о наличии интоксикации, связанной с инфекционным (снижение индекса) или аутоиммунным (повышение индекса) процессом. Норма = 1,87 ± 0,76.
Лимфоцитарно-гранулоцитарный индекс (ИЛГ) позволяет дифференцировать аутоинтоксикацию и инфекционную интоксикацию. Норма = 4,56 ± 0,37.
ИЛГ = лимф. × 10
мц.+ ю. + п.+ с. + э.+ б.
Общий индекс (ОИ) представляет собой сумму ИЛСОЭ и ИЛГ. Норма = 6,43 ± 0,47.
Лейкоцитарный индекс (ЛИ) [24, 25] — отношение лимфоцитов к нейтрофилам (миелоциты, метамиелоциты — юные, палочкоядерные, сегментоядерные), отражает взаимоотношение гуморального и клеточного звена иммунной системы. Норма = 0,41 ± 0,03.
Гематологический показатель интоксикации (ГПИ) [25]. Норма = 0,62 ± 0,09.
ГПИ = ЛИИ × Кл × Кс, где
Кл — поправочный коэффициент на лейкоцитоз, Кс — поправочный коэффициент на СОЭ (таблица).
Индекс соотношения нейтрофилов и лимфоцитов (ИСНЛ) [1, 15] отражает соотношение неспецифической и специфической защиты. Норма = 2,47 ± 0,65.
Индекс соотношения нейтрофилов и моноцитов (ИСНМ) [1] позволяет судить о соотношении компонентов микрофагально-макрофагальной системы. Норма = 11,83 ± 1,31.
Индекс соотношения лимфоцитов и моноцитов (ИСЛМ) [1] отражает взаимоотношение аффекторного и эффекторного звеньев иммунологического процесса. Норма = 5,34 ± 0,59.
Индекс соотношения лимфоцитов и эозинофилов (ИСЛЭ) [1] ориентировочно отражает соотношение процессов гиперчувствительности немедленного и замедленного типов. Норма = 8,73 ± 1,26.
Наиболее показательными и информативными индексами являются ЛИИ Кальф-Калифа и различные его модификации.
На основании проведенного исследования мы сделали следующие выводы.
1. Комплексная оценка гематологических индексов более информативна, чем изучение простой гемограммы. Она позволяет оценить развитие, тяжесть, течение воспалительного процесса и эндогенной интоксикации, оценить эффективность проводимой терапии и определить стратегию дальнейшей коррекции лечения для достижения максимального (благополучного) эффекта.
2. Выявленные закономерности течения и исхода ожоговой болезни позволяют на основе гемограммы и интегральных индексов корректировать проводимую терапию и гомеостаз тяжелообожженного.
3. Набор показателей гемограммы охватывает несколько сегментов гомеостаза, позволяет судить о комплексных изменениях, порой незаметных на уровне визуального разбора общего анализа крови.
4. Адекватная математическая модель позволяет не только обобщать данные в одном показателе, но и выявлять наиболее важные, требующие постоянной коррекции лабораторные показатели состояния больного, отвечающие в максимальной степени за исход конкретного заболевания.
5. По данным интегральных показателей лейкоцитарной формулы крови можно судить о наличии острой или хронической эндогенной интоксикации, эффективности проводимого лечения, прогнозировать исход заболевания.
6. С помощью применения интегральных математических показателей лейкоцитарной формулы периферической крови можно расширить возможности получения информации о состоянии иммунологической реактивности организма вообще и при ожоговой болезни в частности.
* Здесь и в последующих формулах названия форменных элементов представлены сокращенно: л. — лейкоциты, э. — эозинофилы, б. — базофилы, мц. — миелоциты, ммц. — метамиелоциты, н. — нейтрофилы, п. — палочкоядерные, с. — сегментоядерные, пл.кл. — плазматические клетки, мон. — моноциты, лимф. — лимфоциты, ю. — юные; СОЭ — скорость оседания эритроцитов.
Литература
1. Мустафина Ж.Г., Крамаренко Ю.С., Кобцева В.Ю. Интегральные гематологические показатели в оценке иммунологической реактивности организма у больных с офтальмопатологией// Клин. лаб. диагностика. — 1999. — № 5. — С. 47–48.
2. Гусак В.К., Фисталь Э.Я., Сперанский И.И. и др. Оценка тяжести эндогенной интоксикации и выбор метода детоксикационной терапии у обожженных по данным лейкоцитограммы и биохимического мониторинга// Клин. лаб. диагностика. — 2000. — № 10. — С. 36.
3. Меньшиков В.В. Лекарственная терапия и результаты лабораторных исследований. Лекция// Клин. лаб. диагностика. — 2001. — № 1. — С. 21–36.
4. Гринь В.К., Сперанский И.И., Колесникова Л.И. и др. Показатели гемограммы как критерии оценки тяжести течения ожоговой болезни, ее осложнений и эффективности проводимого лечения// Материалы ІІ Всерос. науч.-практ. конференции «Интенсивная медицинская помощь: проблемы и решения», 7–8 октября 2004, Ленинск-Кузнецкий. — Новосибирск, 2004. — С. 28–29.
5. Шейман Б.С., Осадчая О.И., Козинец К.Г. Дифференциально-диагностические признаки определения схемы детоксикационной терапии у больных с различной патологией// Лаб. диагностика. — 1999. — № 4. — С. 11–13.
6. Назаренко Г.И., Полубенцева Е.И., Долгов В.В., Кишкун А.А. Современные технологии повышения эффективности использования возможностей лаборатории// Клин. лаб. диагностика. — 2004. — № 1. — С. 52–55.
7. Бадинов А.В., Комаревцев А.С., Мамчур С.Ю. Влияние ацелизина в комбинации с тиотриазолином на ферментативное звено антиоксидантной системы защиты организма у больных с эндотоксикозом посттравматического генеза// Укр. журн. екстремальної медицини. — 2004. — Т. 5, № 1. — С. 97–100.
8. Лук’янчук В.Д., Міщенко К.М. Нові шляхи фармакорекції ендотоксикозу, що развиваються при травматичному шоку// Труди ІХ конгресу СФУЛТ. — Луганськ, 2002. — С. 430–431.
9. Хабиров Т.Ш. Уровень реактивного ответа нейтрофилов как показатель степени тяжести эндогенной интоксикации при абдоминальном сепсисе // С. 223.
10. Сперанский В.В., Дмитриева И.И., Зарипова Р.М. Иммунологическая информативность лейкоцитограммы// Клин. лаб. диагностика. — 1999. — № 12. — С. 6–7.
11. Островский В.К., Мащенко А.В., Янголенко Д.В., Макаров С.В. Показатели крови и лейкоцитарного индекса интоксикации в оценке тяжести и определении прогноза при воспалительных, гнойных и гнойно-деструктивных заболеваниях// Клин. лаб. диагностика. — 2006. — № 6. — С. 50–53.
12. Кальф-Калиф Я.Я. О лейкоцитарном индексе интоксикации и его практическом значении// Врачебное дело. — 1941. — № 1. — С. 31–35.
13. Гринь В.К., Фисталь Э.Я., Сперанский И.И. и др. Интегральные гематологические показатели лейкоцитарной формулы как критерий оценки тяжести течения ожоговой болезни, ее осложнений и эффективности проводимого лечения// Материалы науч.-практ. конференции «Сепсис: проблеми діагностики, терапії та профілактики», 29–30 марта 2006 г. — Харьков, 2006. — С. 77–78.
14. Дубинская Г.М. Принципы лабораторной диагностики в семейной медицине// Лаб. диагностика. — 2003. — № 4. — С. 66–68.
Полный список литературы, включающий 30 пунктов, находится в редакции.