Инфильтрат что это такое в гинекологии
Эндометриоз
Определение
Эндометриоз
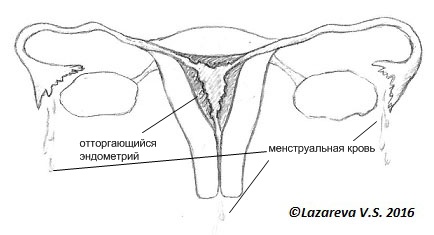
Эндометриоз – болезнь, в основе которой лежит появление и рост ткани эндомерия вне ее нормального расположения.
Причины эндометриоза неизвестны. Существуют лишь теории. Я расскажу об основной теории.
В норме клетки эндометрия имеют программу самоуничтожения. Они должны разрушиться в результате процессов, происходящих в самих клетках и под воздействием иммунитета. Так называемые «макрофаги» — клетки иммунитета в прямом смысле пожирают, попавшие в полость таза клетки эндометрия.
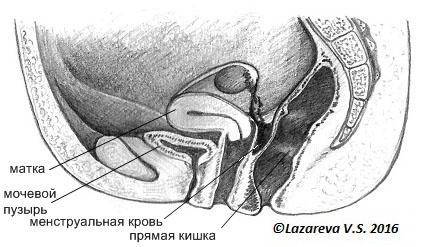
Если эти механизмы нарушаются, то клетки эндометрия не погибают, а начинают новую жизнь там, куда они попали. Поэтому эндометриоз чаще возникает в полости малого таза, между маткой и прямой кишкой. Это место, куда открываются маточные трубы. Попав в полость таза, где расположены яичники, маточные трубы, прямая кишка, клетки эндометрия начинают новую жизнь. Они имплантируются (прилипают) и начинают размножаться. Отсюда и название (эндометрий — это по-латински внутренняя выстилка матки, а латинский суффикс «оз» обозначает «множество», длительное хроническое заболевание). То есть нормальная структура — эндометрий появляется там, где ему быть не полагается.
Очаги эндометриоза на тазовой брюшине
Это самое безобидное проявления эндометриоза. На брюшине малого таза появляются мелкие (от 1 до 3-5 мм) очаги синеватого цвета. Эти очаги напоминают мелкие кисты, заполненные густым темным содержимым. Они могут быть безмолвными, а могут стать причиной бесплодия, болезненных менструаций, тазовых болей, спаечного процесса в малом тазу.
Эндометриодная киста яичника
Яичники — это первый орган на который попадает менструальная кровь, когда она изливается из маточных труб. Поэтому, по всей вероятности, именно в яичниках чаще всего «паразитирует» эндометриоз. Внутри яичника появляется полостное образование (киста), которое выстлано подобным эндометрию эпителием. Такой эпителий ведет себя как эндометрий. В полость кисты выделяется содержимое, похожее на менструальное. Киста заполняется густой темно-коричневой жидкостью, похожей на жидкий шоколад. Поэтому такие кисты иногда называют «шоколадными». Женский организм воспринимает такую кисту, как чужеродное образование и пытается от него избавиться, ограждая его от других органов спайками. Чаще всего эндометриоидные кисты являются случайной находкой специалиста УЗИ во время обследования по поводу бесплодия.
Эндометриоз яичника может стать причиной неотложного состояния. Киста может разорваться при механическом ее повреждении, например во время полового акта или во время физических упражнений. Тогда ее содержимое, попав в полость таза, вызовет яркие симптомы, такие как:
В таких случаях необходима экстренная операция (удаление эндометриоза яичников путем лапароскопии).
Эндометриоз матки
Подробнее на странице Аденомиоз.
Инфильтративный эндометриоз (инфильтративная форма эндометриоза)
Инфильтративный эндометриоз (ИЭ) — самое тяжелое проявление этого заболевания. Инфильтрат — это воспалительное изменение ткани, для которого характерны уплотнение, отек, болезненность. То есть в зоне, где начали новую жизнь клетки эндометрия, возникают перечисленные процессы. Для ИЭ характерен рост. Рост инфильтрата напоминает рост злокачественной опухоли, т.е. с прорастанием соседних органов (вокруг очага не формируется капсула, ограничивающая его). В отличие от рака, эндометриоидные инфильтраты растут намного медленнее и не метастазируют, эндометриоз редко становится причиной смерти. Запущенный эндометриоз, может вызвать поражение соседних органов (мочеточники, мочевой пузырь, прямая кишка, реже тонкая и толстая кишка). Инфильтративное поражение соседних органов ведет к выраженному нарушению их функции и является угрожающим для жизни состоянием. Только своевременное и адекватное хирургическое лечение может сохранить жизнь пациентки.
Эндометриоз послеоперационного рубца
Особой формой эндометриоза является эндометриоз послеоперационного рубца. Чаще всего рубца после операции кесарева сечения.
Причина его — это, скорее всего, перенос клеток эндометрия в область послеоперационной раны во время хирургической операции. В области послеоперационного рубца образуется объемное образование, плотное и болезненное на ощупь.
Кровь в брюшной полости
Симптомы
Лечение
Чаще всего хирургическое. Задача хирурга удалить все видимые проявления болезни.
Отдельно нужно поговорить о лечении аденомиоза.
Медикаментозное лечение применяется если пациентка не выполнила репродуктивную функцию и аденомиоз поддается такому лечению. Применяются гормональные контрацептивы и искусственный климакс. Чаще всего целью медикаментозного лечения является снижение обильности или устранение менструации.
Искусственный климакс часто плохо переносится пациентками. Побочные эффекты лечения – это приливы жара (более 10 раз в день), резкие изменения настроения, раздражительность, ночная потливость, плохой сон.
Если пациентка выполнила репродуктивную функцию или медикаментозное лечение неэффективно, то целесообразно хирургическое лечение.
Аденомиоз, как правило, диффузно поражает мышечный слой матки. В таком случае матку сохранить невозможно. Узловые формы аденомиоза возможно лечить хирургически с сохранением органа. Такие операции редко бывают успешными (бесплодие сохраняется).
Инфильтрат
Инфильтрат — это скопление в тканях организма клеточных элементов, несвойственных для этой области, а также крови и лимфы. Его формирование сопровождается увеличением ткани в объеме, она уплотняется, меняет цвет, в очаге ощущается болезненность.
Лечение и прогноз этого состояния зависят от вида и причины его возникновения:
В медицине выделяется еще несколько разновидностей этого состояния.
Представляет собой скопление различных клеток в легочной ткани. При этом ткань уплотняется, увеличивается в объеме, а работа органов дыхания затрудняется. Причина образования инфильтрата легкого — проникновение инфекции и паразитов (аскаридоз), развитие опухоли, аллергический процесс.
Для определения патологии решающую роль играет рентгенологическое обследование. Также назначаются анализы крови для определения природы болезни и возможных возбудителей.
Лечение зависит от причины патологии. Терапию назначает врач-пульмонолог.
Инфильтрат после операции — это осложнение, возникшее в результате хирургического вмешательства. Причина развития патологии — инфицирование и травматизация тканей.
Также возникновению инфильтратов способствует нарушение кровообращения в области вмешательства и сниженная сопротивляемость инфекциям в послеоперационном периоде.
Патология развивается постепенно. Она обнаруживается на первой или второй неделе после операции. У человека поднимается температура, появляются боли в области брюшной полости, возникает задержка стула. В области вмешательства врач определяет болезненное уплотнение.
Инфильтрат опасен остановкой затягивания послеоперационной раны и ее нагноением, поэтому сразу при его обнаружении хирург назначает антибиотикотерапию.
Патология развивается на месте подкожных или внутримышечных уколов. Чаще всего инфильтрат возникает после инъекций в ягодичную мышцу: появляется болезненность, при пальпации обнаруживается уплотнение. Кожа краснеет, температура поднимается до субфебрильных цифр.
Причиной развития становится нарушение правил постановки уколов (тупые иглы, быстрое введение препарата, частые инъекции в одну и ту же область, несоблюдение правил асептики).
Для лечения инфильтрата используются местные средства (йодная сетка), методы физиотерапии (электрофорез), УВЧ и антибиотикотерапия.
Это осложнение острого аппендицита, которое проявляется в виде спаянных между собой тканей аппендикса с органами, расположенными поблизости (слепая кишка, тонкая кишка, сальник).
Образование формируется на 2–5 день от начала болезни. После формирования инфильтрата острую боль в правой подвздошной области сменяет тупая и ноющая. В крови также определяется воспаление (повышенное СОЭ, лейкоцитоз). Температура поднимается до субфебрильных цифр. Со временем уплотнение может нагноиться или рассосаться. Образование лечится консервативным путем: врач назначает антибиотики, физиотерапевтические процедуры. Через 2 месяца проводится плановая аппендэктомия.
Инфильтрат что это такое в гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Хирургическая тактика при инфильтративных формах эндометриоза в репродуктивном возрасте
Журнал: Российский вестник акушера-гинеколога. 2011;11(4): 63-66
Попов А. А., Рамазанов М. Р., Мананникова Т. Н., Федоров А. А., Краснопольская И. В., Перфильев А. Б. Хирургическая тактика при инфильтративных формах эндометриоза в репродуктивном возрасте. Российский вестник акушера-гинеколога. 2011;11(4):63-66.
Popov A A, Ramazanov M R, Manannikova T N, Fedorov A A, Krasnopol’skaia I V, Perfil’ev A B. Surgical policy for infiltrative forms of endometriosis at reproductive age. Russian Bulletin of Obstetrician-Gynecologist. 2011;11(4):63-66.
Московский областной НИИ акушерства и гинекологии
С целью определения оптимальных подходов к органосохраняющему лечению при инфильтративных формах эндометриоза, осложненного поражением смежных органов, проведен ретроспективный анализ результатов лечения 124 больных репродуктивного возраста с инфильтративными формами эндометриоза, планирующих беременность, которым были выполнены оперативные вмешательства в отделении эндоскопической хирургии МОНИИАГ и Медицинском центре «Москворечье» в 2004-2010 гг. Во всех случаях произведены операции, сохраняющие органы репродуктивной системы, с иссечением инфильтрата и расширением объема оперативного вмешательства при поражении смежных органов: сегментарной резекцией толстой кишки, циркулярной резекцией толстой кишки, уретеролизисом, резекцией мочевого пузыря, уретероцистоанастомозом.
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Статистические данные о распространенности эндометриоидной болезни за последние 10-15 лет значительно изменились. Отмечается достоверное увеличение числа больных эндометриозом. Данный факт связывают с использованием современных методов диагностики заболевания, в частности, с более частым применением лапароскопии при диагностике бесплодия, установлением причины тазовых болей и выявлением при этом более ранних стадий эндометриоза. Та же тенденция прослеживается и в отношении тяжелых инфильтративных форм эндометриоза. В основном данные о распространенности эндометриоза от различных исследовательских групп совпадают. Больные с эндометриозом составляют 10-15% от общего числа пациенток с гинекологической патологией. По данным статистической группы Всемирного банка, численность женщин в возрасте от 15 до 49 лет на 2009 г. составляет 1 761 687 000. Если учесть, что каждая 10-я женщина в репродуктивном возрасте страдает эндометриозом, то абсолютное число пациенток с эндометриоидной болезнью достигает 176 млн [8].
Современная концепция лечения при инфильтративных формах эндометриоза основывается на необходимости хирургического этапа лечения и поддерживается большинством ученых, занимающихся данной проблемой, хотя первоочередность хирургического вмешательства и его объемы не являются бесспорными фактами [9]. Большинство хирургов солидарны в том, что при выборе объема оперативного вмешательства при распространенных формах эндометриоза следует по возможности придерживаться принципов реконструктивно-пластической органосохраняющей хирургии и прибегать к радикальным операциям только в тех случаях, когда исчерпаны все другие возможности [3].
В связи с разнообразием проявлений эндометриоза (бесплодие, дисфункция смежных органов, тазовые боли), неясностью механизмов развития эндометриоидной болезни разноречивы сообщения о тактике ведения пациенток. Это касается любых форм эндометриоза, включая инфильтративные формы.
Необходимо отметить, что понятие «инфильтративный эндометриоз» в официальной классификации, принятой в России, не введено [1]. К инфильтративному эндометриозу можно отнести эндометриоз ретроцервикальной локализации, поражение эндометриозом смежных органов (нижних отделов толстой кишки, мочевыводящих путей), клетчаточных пространств малого таза и тазового дна. Более точное определение инфильтративного эндометриоза дано C. Chapron и соавт. [2] (поражение мышечных структур влагалища, мочевого пузыря или толстой кишки) и P. Koninckx и соавт. [7] (глубина инвазии более 5 мм).
Общепризнанной тактикой лечения инфильтративного эндометриоза является комбинированный подход, включающий хирургический и медикаментозный этапы лечения [6, 7]. На первый план при обсуждении хирургических методов лечения выходят технические вопросы, касающиеся доступа, объемов и методов проведения хирургических вмешательств. Наиболее принципиальным является объем оперативного вмешательства с учетом репродуктивных планов пациентки, выраженности болевого синдрома и нарушения функции половых и смежных органов.
Показания к операции у больных с инфильтративным эндометриозом с клиническими проявлениями определены, но целесообразность лечения бессимптомного эндометриоза дискутируется. С одной стороны, можно рассматривать «раннее» хирургическое вмешательство как способ предупреждения тяжелых осложнений при прогрессировании заболевания, связанных с поражением смежных органов. Однако только у 6 (6,8%) из 88 женщин с инфильтративным эндометриозом, которым не проводилось хирургическое вмешательство, обнаружено прогрессирование заболевания за 5 лет наблюдения [4]. С другой стороны, при чрезмерно консервативном подходе и вовлечении в эндометриоидный процесс смежных органов сложность необходимого в таких случаях расширенного оперативного вмешательства значительно возрастает. Не следует забывать, что инфильтративный эндометриоз негативно влияет на репродуктивную функцию. Так, по данным L. Fedele и соавт. [4], число случаев наступления беременности при экстракорпоральном оплодотворении после удаления эндометриоидного инфильтрата составило 42% по сравнению с 22% у неоперированных больных.
Еще одним доводом к разумному определению тактики лечения инфильтративных форм эндометриоза является анализ количества и качества послеоперационных осложнений. Такие возможные осложнения, как ректовагинальные свищи (от 2 до 10%), тазовые абсцессы (от 1 до 2%), поражение мочевыделительной системы, проведение операции с формированием колостомы, явно не улучшат репродуктивные прогнозы.
Поэтому в настоящее время пациентка должна быть информирована о преимуществах и недостатках предлагаемых вмешательств, частоте и типе осложнений, концепции лечения после хирургического вмешательства и степени улучшения репродуктивного потенциала, возможных акушерских осложнениях, альтернативных способах лечения, риске развития рецидива. При этом только сами женщины могут решить, на какие риски они пойдут и ради каких целей решаться на тот или иной вариант лечения [5, 9].
Спорным является вопрос о периоперационной гормональной терапии у больных с инфильтративным эндометриозом. Цели назначения гормонотерапии в последние 10 лет не претерпели изменений. Доказано, что создание стойкой гипоэстрогении приводит к уменьшению кровопотери во время операции, уменьшению размеров и отграничению эндометриоидного инфильтрата. Целесообразно достижение медикаментозной аменореи при вторичной анемии на фоне полименореи, сочетании эндометриоза и миомы матки. Противоречивые данные получены при изучении частоты рецидива инфильтративного эндометриоза после комбинированного (хирургического и гормонального) лечения.
Материал и методы
Проведен ретроспективный анализ результатов лечения планирующих беременность 124 больных репродуктивного возраста, с инфильтративной формой эндометриоза, которым были выполнены оперативные вмешательства лапароскопическим доступом в отделении эндоскопической хирургии МОНИИАГ и Медицинском центре «Москворечье» в течение 2004-2010 гг.
На догоспитальном этапе помимо стандартного предоперационного обследования у отдельных пациенток, указывающих на нарушение функции смежных органов, проведены дополнительные исследования: магнито-резонансная томография (МРТ) малого таза и фиброколоноскопия (ФКС). В редких случаях при наличии специфической симптоматики (макрогематурия в фазе десквамации менструального цикла) проводилась цистоскопия. Структура дополнительного обследования больных представлена в табл. 1. 
Необходимо подчеркнуть, что результаты дополнительного обследования не всегда соотносились с клиническими данными. Из 8 случаев тотального поражения стенки толстой кишки при МРТ подтверждены только 3 случая, при фиброколоноскопии этот диагноз был поставлен во всех случаях. Поражение параметриев и стеноз мочеточника определялись при МРТ и ультразвуковом исследовании одинаково часто, в связи с чем мы не видим необходимости тотального применения МРТ у пациенток с инфильтративными формами эндометриоза.
Все операции выполнялись лапароскопическим доступом, основным их этапом являлось иссечение эндометриоидного инфильтрата. После интраоперационной оценки состояния тканей малого таза и соотношения его с данными предоперационного обследования объем операции дополнялся в зависимости от степени поражения смежных органов.
Результаты и обсуждение
Структура объемов оперативного вмешательства представлена в табл. 2.
Техника иссечения эндометриоидных инфильтратов ничем не отличалась от принятой в общехирургической практике и основной своей целью преследовала удаление пораженных участков клетчаточных пространств в пределах здоровых тканей (рис. 1). 
Циркулярная резекция отделов толстой кишки широко применяется хирургами при выполнении оперативного вмешательства по поводу тяжелых форм генитального эндометриоза и является наиболее радикальным и эффективным методом (рис. 2). 
Все проведенные циркулярные резекции сигмовидной кишки (см. табл. 2) были выполнены лапароскопическим доступом, без интра- и постоперационных осложнений и со стойким положительным эффектом при сроках наблюдения от 1 года до 5 лет.
Уретеролизис выполнялся практически во всех случаях инфильтративных форм эндометриоза при вовлечении в инфильтрат ректовагинальной, параректальной областей и боковых параметральных клетчаточных пространств. Основной целью данного этапа являлось проведение безопасного иссечения в полном объеме инфильтративно-измененных тканей в непосредственной близости от мочеточников и соответственно снижение частоты развития осложнений, связанных с поражением мочевыводящих путей.
Лапароскопический доступ был также применен при выполнении 2 операций по поводу инфильтративного эндометриоза с выполнением уретероцистоанастомоза (рис. 3). 
В настоящее время нет «золотого стандарта» в лечении инфильтративных форм генитального эндометриоза. Предполагаем, что оптимальной является следующая схема обследования и хирургического лечения тяжелых форм генитального эндометриоза: адекватная дооперационная диагностика (МРТ, ФКС, УЗИ, цистоскопия), адекватная интраоперационная диагностика, адекватное оперативное вмешательство.
Выводы
1. У планирующих беременность больных репродуктивного возраста с тяжелыми инфильтративными формами генитального эндометриоза целесообразно проведение операции, сохраняющей органы репродуктивной системы, с максимальным удалением тканей, пораженных эндометриозом.
Инфильтрат что это такое в гинекологии
Почему стоит выбрать нас
20-ти летний опыт успешной ежедневной работы с самыми сложными пациентами с патологией шейки матки
Команда лучших профессионалов: клиницисты, цитологи, гистологи, рентгендиагносты
Мы знаем, как диагностировать и лечить патологию шейки матки и обучаем коллег
Мы работаем по стандартам, на основании доказательной медицины с учетом индивидуальных особенностей пациента
Эффективность нашей работы доказана временем и здоровыми пациентами. Нас советуют друзьям
Подробнее об услуге
Инфильтративный рак шейки матки
Небольшое отступление перед тем, как я попытаюсь объяснить вам, что такое инфильтративный рак шейки матки.
Я выросла в семье онкогинеколога, и слова «рак», «онкология», «шейка матки» я слышала с детства. В доме имелась большая библиотека, в те времена не было интернета, и все самые современные научные достижения хранились в бумажном виде. Книги занимали большие шкафы от пола до потолка в комнате, отведенной под кабинет, и ровно половина была занята разнообразной медицинской литературой, в том числе и на темы онкологии. И вот я, семилетняя девочка, добравшись до нижних ящиков, начинаю перебирать книги и пытаться найти ответ на этот вопрос. Нахожу маленькую серую книжку с нарисованным раком (тем самым — с клешнями) на обложке (сейчас уже не помню, что это была за книга, обязательно ее попытаюсь найти еще раз) и с ней иду к своему отцу, тогда заведующему отделением онкогинекологии теперешнего института рака с вопросом — «Почему болезнь называется именно рак?». И он на полном серьезе спокойно и понятно начинает мне рассказывать, как происходят онкологические процессы в тканях. Сейчас я попытаюсь сделать для вас то же самое.
Во-первых, рак — это злокачественная опухоль, развивающаяся исключительно в эпителии. Клетки эпителия в силу различных причин изменяют свое строение и структуру, становятся непослушными, выходят из-под контроля организма. На определенном этапе эти неуправляемые клетки начинают жить своей жизнью, для них нет преград, и они начинают покидать территорию, отведенную природой для эпителия. Увеличиваясь в количестве, они усиливают свое «питание» путем дополнительного роста сосудов, берут себе много питательных веществ и проникают в окружающие ткани, завоевывая новые пространства.
Это и есть инвазивный, или другими словами — инфильтративный рак. Само слово «инфильтрация» нам подсказывает, что этот рак откуда-то и куда-то проникает, инфильтрирует.
Как мы уже выяснили, нормальный эпителий располагается на специальной «подложке-коврике» — мембране. Этой мембраной эпителий отделяется от подлежащей соединительной ткани. Пока опухоль находится в пределах базальной мембраны — это внутриэпителиальный рак, но если опухолевые клетки начинают «прорываться, проникать, инфильтрировать» сквозь базальную мембрану в соединительную ткань — это инфильтративный, инвазивный рак. Безудержный рост раковых клеток приводит к разрушению окружающих тканей. Соединительная ткань содержит кровеносные и лимфатические сосуды. В случае разрушения стенки сосуда, опухолевые клетки проникают в их просвет и с током крови и лимфы, как на скоростном лифте, могут разноситься по организму. Первым препятствием для них являются регионарные лимфатические узлы, улавливающие атипические клетки и бактерии, словно фильтры. Тогда возможно, что клетки в них оседают, и возникает регионарный метастаз. Если первая линия лимфатических узлов не справляется — опухолевые клетки могут дальше курсировать с током крови в другие более отдаленные лимфатические узлы и органы. Органы-«мишени» при раке шейки матки — это печень, легкие, лимфатические узлы вдоль позвоночного столба, вокруг аорты и над ключицами.
Размер, степень распространения и роста раковой опухоли оценивается и специальным образом шифруется врачами-онкологами. Для чего это делается? С целью стандартизировать последующее лечение, чтобы можно было оценить эти результаты, разрабатывать новые варианты и иметь возможность использовать весь потенциал доказательной медицины врачами. Врачи-онкологи всего мира составили специальную классификацию, общую для всех, чтобы понимать диагнозы друг друга. Для этого определены три основных критерия и несколько дополнительных. Первые три критерия описывают: Т (tumor) — саму опухоль, N (nodus) — регионарные лимфатические узлы, M (Metastasis) — отдаленные метастазы. Эта классификация называется TNM. Онкогинеколог в обязательном порядке должен классифицировать диагноз согласно данной классификации.
Вторая классификация (FIGO — The International Federation of Gynecology and Obstetrics) распределяет классификацию TNM по клиническим стадиям. Их, как известно, имеется четыре, и они обозначаются римскими цифрами — I, II, III, IV. Стадия пациенту выставляется один раз и больше не меняется в течение жизни.
Рак шейки матки — одна из немногих опухолей человека, которая имеет четыре варианта первой стадии! И если еще добавить внутриэпителиальную карциному — будет целых пять!
Эти стадии инфильтративного рака обозначаются следующими символами: Т1а1, Т1а2, Т1b1, T1b2. Почему так сложно? — спросите вы. Сейчас попытаемся разобраться.
Для начала необходимо определить критерии, по которым сгруппированы эти стадии. Как вы уже заметили, мы оцениваем опухоль и помним, что сейчас речь идет об инвазивном раке.
Т1а1-стадия рака шейки матки
Рак шейки матки Т1а1-стадии можно диагностировать исключительно микроскопически при гистологическом исследовании материала конуса или операции. Только по биопсии поставить окончательный диагноз такой стадии рака шейки матки невозможно, поскольку биопсия – это только маленькая часть органа, а рак такой стадии также очень маленьких размеров, поэтому чтобы его найти, врачу-морфологу необходимо исследовать много серийных срезов шейки матки. Итак, размеры рака шейки матки Т1а1-стадии — это распространение опухоли в глубину подлежащих тканей за пределы базальной мембраны (инвазия) до 3 мм, а в ширину такой участок (горизонтальное распространение) может быть не более 7 мм. Врач-гистопатолог получает эти размеры с помощью специальной линейки-шкалы, которая монтируется в микроскоп.
При этой стадии минимальный риск метастазирования в лимфатические узлы, поэтому их удаление не производится.
Т1а1-стадия относится к микроинвазивному предклиническому раку шейки матки, т. е. раку, который не диагностируется визуально (невооруженным глазом), а также является начальной формой рака шейки матки.
Рак шейки матки Т1а1-стадии можно радикально пролечить путем выполнения операции конизации шейки матки, трахелэктомии, гистерэктомии. Выбор метода лечения зависит как от клинических факторов, так и от желания пациентки сохранить репродуктивную функцию.
Т1а2-стадия рака шейки матки
Рак шейки матки Т1а2-стадии относится к микроинвазивному раку, однако не относится к начальным формам рака шейки матки. Глубина инвазии опухоли в подлежащую строму при этой стадии рака шейки матки больше 3 мм, но меньше 5 мм. Горизонтальный размер опухоли — до 7 мм. Как мы видим, разница между Т1а1-стадией — всего в 2 мм, а тактика лечения таких пациентов кардинально отличается! При увеличении глубины инвазии более 3 мм в глубину резко возрастает риск наличия метастазов в регионарных лимфатических узлах и лимфоваскулярной инвазии (LVI+). Минимальным радикальным органосохраняющим лечением при Т1а2-стадии рака шейки матки является операция трахелэктомии типа В с удалением лимфатических узлов (лимфодиссекцией). Стандартным лечением является гистерэктомия типа В с удалением лимфатических узлов.
Т1в1-стадия рака шейки матки
Т1в1-стадия относится к клиническим формам рака шейки матки с опухолью размером больше чем у Т1а2, видимой визуально или только в микроскоп, но меньше 4 см в диаметре. При этом опухоль не должна выходить за пределы шейки матки. Такой вид опухоли требует уже более обширной операции с удалением шейки матки и окружающих ее тканей, а также удалением регионарных групп лимфатических узлов. Также после операции по результатам заключительного гистологического исследования операционного материала может быть назначена лучевая и/или химиотерапия.
При этом виде опухоли возможно проведение органосохраняющего лечения у пациенток, которые категорически настроены сохранить репродуктивную функцию. Им проводят операцию трахелэктомии типа С с удалением регионарных лимфатических узлов. Стандартным видом хирургического вмешательства при данной стадии опухоли является гистерэктомия типа С с удалением регионарных лимфатических узлов.
Т1в2-стадия рака шейки матки
Это также клиническая форма рака шейки матки, при которой распространение опухоли ограничено исключительно шейкой матки, и размер опухоли при этом превышает 4 см в диаметре.
При этой стадии рака шейки матки проводится операция гистерэктомии типа С с удалением регионарных лимфатических узлов. В некоторых клинических случаях возможно назначение нескольких курсов химиотерапии до операции с целью уменьшения общих размеров опухоли и повышения абластики. После операции назначается дополнительная лучевая терапия и химиотерапия.