Инконгруэнтность сустава это что
Конгруэнтность поверхностей сустава
Определение конгруэнтности суставных поверхностей отображает полное совпадение формы в соприкосновении. Преимущественно суставы полностью идентичны. Конгруэнтный, значит — соразмерный. Нарушение совместимости ведет к дисконгруэнтности и деформации соединения, что препятствует нормальному функционированию.
Понятие конгруэнтности суставных поверхностей
Сочленения идентичны при полном совпадении формы суставных поверхностей. Покрытые гиалиновой хрящевой тканью, их формы строго детерминированы. Прочно связанный с костью, хрящ обызвествлен в глубоких слоях. Сглаживая неровности и шершавость суставов, ткань обеспечивает максимальную конгруэнтность суставных поверхностей, смягчает толчки, благодаря своей эластичности. При ходьбе и силовых нагрузках предотвращает травмирование.
Кроме суставных поверхностей, соединения включают также суставную капсулу и полость. Сочленения конгруэнтны в нескольких положениях. Соединения отличаются подвижностью, малоподвижностью и полной неподвижностью. Среди сочленений костей выделяют следующие виды:
Причины и симптомы нарушений
Дисконгруэнтность происходит ввиду травм или развития болезней, что приводит к дегенерации хрящевых поверхностей, как при остеоартрозе. Заболевание подвергает к утрате привычной подвижности сочленения и его блокировке в согнутом положении. Выделяют следующие причины нарушений:
При действии внешней силы, преодолевающей естественные пределы подвижности, происходит нарушение соразмерности костей и, как следствие, вывих. Кости сочленения смещают поверхность одного конца по отношению к другому из-за разрыва суставной сумки. Если соприкосновение еще возможно, тогда говорят о подвывихе. Повреждения происходят при травмировании и болезненных состояниях.
После вывиха изменения в мягких тканях заметно выражены. Резкая боль и нарушение движений — первый признак деформации. Присутствует изменение вида и очертаний, вследствие выпирания тканей. Движения сустава пружинят, мышцы напряжены. Возникает отечность и болезненность в месте поражения. Встречается также удлинение или укорочение конечности, в зависимости от характера повреждения.
Нарушения случаются не только после травмы, но и при рождении (врожденные вывихи).
Симптоматика при конгруэнтности развивается не сразу. Сначала заметен лишь хруст и болевые ощущения. При развитии заболевания, боль появляется и в спокойном состоянии, не только во время нагрузок. Своего пика достигает ночью. Повышение температуры и припухлость локализуются в зоне поражения.
Инконгруэнтность сустава это что
В патогенезе развития артроза первое место занимает фактор нарушения питания хряща. Наступающие в последующем изменения в хряще ведут к снижению его устойчивости даже к обычной нагрузке.
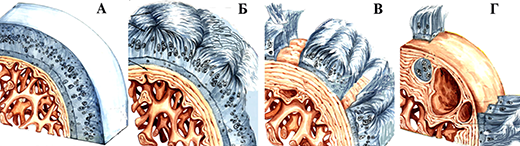
Потеря хрящем эластичности и нарушение конгруэнтности ведут к макро- и микротравме субхондральной пластинки, которая на это реагирует усиленной продукцией костного вещества, проявляющаяся в виде остеосклероза. Избыток костного вещества в этой зоне при продолжающейся нагрузке на суставные поверхности вызывает его распространение в места наименьшего давления и скопление костного вещества, выявляемое рентгенологически в виде остеофитов. Они приводят к механическому раздражению синовиальной оболочки, появлению различных видов ограничения движений в больном суставе. Таким образом в течении деформирующего артроза различают 3 степени:
Кроме степеней артроза выделяют стадии, которые отличаются по характеру течения процесса и клинической картине:
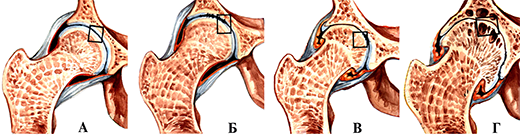
I стадия характеризуется быстрой утомляемостью конечности, «скованностью» мышц. Только некоторые больные отмечают умеренное ограничение движений в суставе из-за скованности. Боли в суставе, как правило, отсутствуют. Только при некоторых артрозо-артритах, которые начинаются с патологического процесса синовиальной оболочки, заболевание может начинаться с болевого и воспалительного синдрома. Рентгенологически в этой стадии развития болезни выявляется сужение суставной щели и субхондральный склероз. Нередко клиническая симптоматика этой стадии заболевания настолько незначительна, что больные даже не обращают на них особого внимания. Поэтому в некоторых литературных источниках можно встретить утверждение, что начало артроза чаще всего бессимптомное.
Посттравматические артрозы нередко начинаются со II стадии, так как при невправленных внутрисуставных переломах имеется первичное нарушение целости суставного гиалинового хряща. К этому добавим, что при наличии смещения внутрисуставных отломков с диастазом между ними более 2 мм, регенерация гиалинового хряща практически невозможна. Имеющийся посттравматический дефект замещается костной мозолью, покрытой рубцовой соединительной тканью, а это уже есть морфологические элементы II стадии развития артроза, который проявляет себя болевым синдромом, особенно при нагрузке на поврежденную конечность.
II стадия характеризуется нарастанием ограничения движений, которые могут сопровождаться крепитацией (похрустыванием). Обычно боли возникают в начале ходьбы и называются «стартовые боли». Они появляются из-за того, что во время первого шага основная нагрузка приходится на самый патологически измененный участок нагружаемой части суставной поверхности. Затем нагрузка при движениях более или менее распределяется равномерно на всю суставную поверхность, и боли могут полностью исчезнуть или заметно уменьшится до такой степени, что не мешают больному преодолевать даже значительные расстояния. Однако, с течением времени, особенно после продолжительной нагрузки, к концу рабочего дня боли усиливаются, но после отдыха могут вовсе исчезнуть. Появляется деформация сустава, гипотрофия мышц, контрактура, хромота. Рентгенологически выявляется значительное сужение суставной щели в 2-3 раза в сравнении с нормой, выражен субхондральный склероз, выявляются остеофиты (шипы) в местах наименьшей нагрузки. К конечному этапу этой стадии развития болезни болевой синдром может иметь волнообразное проявление: периоды усиления болевого синдрома сменяются различными по продолжительности периодами значительного снижения интенсивности болей или полным их исчезновением. Как правило, такое проявление боли связано с вовлечением в процесс синовиальной оболочки, т.е. с развитием хронического рецидивирующего синовита, который является неотъемлемой частью клинических проявлений III стадии развития болезни.
III стадия характеризуется почти полной потерей подвижности в суставе, сохраняются только пассивные качательные движения, выражена сгибательная контрактура. Боли сохраняются в покое, не проходят после отдыха. Возможна нестабильность сустава. При локализации процесса в суставах нижних конечностей к этому времени больные самостоятельно ходить не могут и прибегают к помощи трости или костылей. Рентгенологически – суставная щель почти полностью отсутствует. Суставная поверхность деформирована, выражены краевые разрастания. Основным рентгенологическим различием этой стадии развития болезни и предыдущей является появление множественных кист в субхондральных зонах суставных поверхностей.
Деформирующий артроз тазобедренного сустава. А-норма; Б-Icт.; В-II ст.; Г- III ст.
Чаще всего поражает коленный и тазобедренный суставы. Методы лечения зависят от стадии заболевания.
Лечение хряща коленного сустава
Автор статьи
Внутри коленного сустава есть хрящи. Они покрывают суставные поверхности костей: бедренной и большеберцовой. Хрящи смягчают трение. Они обеспечивают сохранность внутрисуставных структур даже на фоне интенсивных физических нагрузок. К сожалению, в силу различных заболеваний возможно истончение или механическое повреждение хрящей. В этом случае пациенту требуется лечение.
Лечение хряща коленного сустава
Принципы лечения
Подходы к лечению зависят от того, по какой именно причине истончился хрящ. Это может произойти в результате:
Лечение может быть направлено на устранение симптомов, замедление дегенеративных процессов, купирование воспаления, усиление регенераторных способностей хрящевой ткани. Иногда требуется хирургическое вмешательство. Оно позволяет выполнить замещение дефектов хрящевой поверхности.
Консервативные методы
Если гиалиновый хрящ коленного сустава истончен, лечение начинают консервативными методами. Применяются такие способы терапевтического воздействия:
Коррекция образа жизни
Изначально необходимо устранить все факторы, которые могут провоцировать истончение хряща коленного сустава. Лечение начинают с того, что пациенту рекомендуют отказаться от тяжелой физической работы, спорта. Потому что при продолжающемся механическом раздражении хряща он будет повреждаться, а полноценное восстановление хрящевой ткани невозможно по причине его слабого кровоснабжения.
Физиотерапия
Физиотерапевтическое лечение применяется с целью уменьшения отека, боли. Оно позволяет улучшить кровообращение в той зоне тела, которая находится в непосредственной близости к поврежденным коленным хрящам. В результате улучшается трофика тканей, уменьшаются явления гипоксии, ускоряются регенераторные процессы.
Применяются такие виды физиолечения:
Физиотерапия часто сочетается с медикаментозным лечением. Местные препараты наносятся на кожу. Затем проводится электрофорез или фонофорез для их лучшего проникновения внутрь суставной полости.
Физиотерапия
Лечебная физкультура
Физические тренировки помогают укрепить мышцы, разгрузить коленный сустав. Они также способствуют восстановлению хряща за счет улучшения кровообращения. При нагрузке к мышце приливает кровь. Расширяются сосуды. Поэтому кровоснабжение суставной капсулы возрастает. Улучшается и кровенаполнение тех частей хряща, которые прилегают к капсуле.
Медикаментозная терапия
Применение препаратов остается одним из главных способов лечения. В данный момент не существует лекарственных средств, которые гарантированно восстанавливают хрящи или хотя бы предотвращают их дальнейшее разрушение. Однако ряд лекарственных средств позволяют добиться неплохих результатов за счет усиления регенераторных процессов, снижения воспаления, защиты хряща от сильных механических воздействий.
Препараты могут использоваться такими способами:
Так как в большинстве случаев происходит постепенное разрушение хряща коленного сустава, лечение проводится таблетированными формами препаратов. Они удобнее в использовании и не требуют постоянного участия медицинского персонала в лечебном процессе.
Часто применяются и внутрисуставные инъекции. Они хороши тем, что позволяют после нескольких введений лекарств получить устойчивый длительный результат. Он сохраняется полгода или год. Применение уколов в колено позволяет снизить потребность в медицинских препаратах, которые применяются перорально. Соответственно, уменьшается медикаментозная нагрузка и риск побочных эффектов.
Кремы и гели – это вспомогательное лечение. Оно исключительно симптоматическое. Используется для уменьшения боли, устранения отека. Нет местных препаратов, которые могли бы восстановить суставные хрящи колена или хотя бы замедлить их дегенерацию.
Медикаментозная терапия
Основные группы препаратов, которые применяются для лечения хрящей коленных суставов
НПВС. Эти препараты не могут восстановить хрящи. Но они способны в некоторых случаях замедлить их дегенерацию за счет устранения воспалительного процесса. Кроме того, нестероидные противовоспалительные средства принимаются с целью снижения болевого синдрома, который неизбежно развивается в случае истончения хрящей из-за сильного трения суставных поверхностей во время выполнения любых движений в коленном суставе.
Хондропротекторы. Это препараты хондроитина и глюкозамина. Их получают из хрящей животных. Хондропротекторы вводятся внутрь сустава, инъекционно внутримышечно, наносят на кожу или принимают внутрь.
Только последний способ применения имеет смысл с точки зрения доказательной медицины. Нанесение хондропротекторов на кожу в виде геля не имеет доказанной эффективности. Введение в сустав или внутримышечно приносит пользу, но лечение нужно длительное (от 6 месяцев), а при таком способе введения переносимость терапии значительно ухудшается.
Несмотря на то, что врачи очень часто назначают хондропротекторы внутрь в капсулах, нет доказательств, что они восстанавливают суставной хрящ. Исследования лишь показывают, что при артрозе коленного сустава длительное применение хондроитина в комбинации с глюкозамином позволяет уменьшить симптомы заболевания.
Гиалуронат. Вводится внутрь коленного сустава. Подобные препараты также выпускаются в лекарственных формах для наружного использования или для применения внутрь. Однако такие способы лечения не имеют убедительных доказательств эффективности. Поэтому гиалуронат в таблетках в основном продается как биологически-активные добавки, а не препараты.
Введение гиалуроновой кислоты внутрь сустава позволяет повысить её концентрацию в синовиальной жидкости. Уменьшается трение хрящей, предотвращается их дистрофия. Симптомы уменьшаются или уходят на несколько месяцев. После этого инъекцию гиалуроната можно выполнить повторно.
PRP. Этой аббревиатурой обозначают богатую тромбоцитами плазму. Её получают из собственной крови пациента, центрифугируют, а затем вводят в сустав. Это один из самых эффективных способов усиления регенерации хрящей. Тромбоциты выделяют большое количество факторов роста. В результате репарация хрящевой ткани усиливается. Но восстановление хрящей колена возможно только в случае ранней стадии артроза или при незначительном их травматическом повреждении.
Хирургические методы
При значительных дефектах суставной поверхности восстановление хрящевой ткани возможно только хирургическими методами. Для этого используется множество различных методов. Некоторые из них очень дорого стоят и доступны только за границей (Германия, Швейцария, США). Одни способы появились недавно, другие применяются уже более 50 лет.
Наибольшую эффективность хирургические методы восстановления хряща имеют при:
При других заболеваниях, а также в случае выраженного гонартроза полноценно восстановить хрящевые поверхности часто не удается.
Основные хирургические методы восстановления гиалинового хряща коленного сустава:
Субхондральная туннелизация. Врач просверливает в нескольких местах хрящ и субхондральную костную ткань. Открывается кровотечение. Результатом становится образование на месте искусственно нанесенной травмы волокнистого хряща.
Микрофрактурирование. Усовершенствованная методика, которая постепенно вытесняет туннелизацию. Механизм воздействия аналогичный. Формируются множественные микропереломы субхондральной кости с сохранением её каркаса. Методика более безопасна, потому что исключаются ожоговые повреждения хрящей, неизбежные при сверлении.
Аутотрансплантация хряща. Применяется для закрытия тех дефектов суставной поверхности, которые подвергаются максимальным механическим нагрузкам. Здесь хрящи имеют наибольшую толщину. Для аутотрансплантации берутся хрящи с другого участка тела пациента и подсаживаются в коленный сустав. Недостатками метода является дополнительная травматизация донорских участков и недостаток материала при обширных хрящевых дефектах.
Имплантация аутологичных хондроцитов. Берут маленький фрагмент хряща, затем культивируют. Фактически, для пациента выращивается новый хрящ. Его закрепляют на матрице, придавая нужную форму, и имплантируют в сустав. Метод максимально эффективен у пациентов до 55 лет, при дефекте хрящевой поверхности до 10 квадратных сантиметров. Недостатки: высокая стоимость и необходимость проведения двух операций (для забора хряща, а затем для его имплантации в колено).
При появлении признаков повреждения суставных хрящей человек должен обращаться к врачу как можно быстрее. Есть немало способов восстановления суставных поверхностей колена, однако большинство из них становятся малоэффективными в запущенных клинических случаях.
Полиостеоартроз — лечение суставов и кистей
Статья опубликована: 15.01.2014
Остеоартроз является дегенеративно-дистрофическим заболеванием суставов, на начальном этапе которого происходит первичная дегенерация суставного хряща. В дальнейшем болезнь сопровождают изменения суставных поверхностей, начинается развитие краевых остеофитов. При отсутствии должного лечения, заболевание может привести к деформации суставов.
По данным исследований остеоартроз – это наиболее распространённая форма патологии суставов. Ревматологи США и Европы в 2013 году констатировали, что 70% ревматических заболеваний приходятся именно на долю остеоартроза. У некоторого процента были выявлены множественные поражения суставов или полиостеоартроз. Врачебная практика показывает, что случаев заболевания полиостеоартрозом с каждым годом становится всё больше.
Одной из главных причин развития болезни врачи называют чрезмерную механическую нагрузку, которая не соответствует возможности суставной поверхности хряща сопротивляться оказываемому на него воздействию. В конечном итоге, несоответствие механической нагрузки может привести сначала к дегенеративным повреждениям, а затем и к деструкции хряща.
Распространённой причиной развития остеоартроза является также нарушение приемлемой конгруэнтности суставных поверхностей здоровых хрящей. В таком случае, нагрузка распределяется не равномерно по всей площади хряща. Максимальное сближение суставных поверхностей происходит на небольшой площади. Именно в этом месте хрящ начинает дегенерировать.
Случается также, что из-за травм, контузий, нарушения субхондрального кровообращения происходит изменение физико-химических свойств хрящевой ткани. По этой причине, даже при нормальной нагрузке, ткань хряща становится менее устойчивой к механическим воздействиям.
Физико-химические свойства хрящевой ткани могут изменяться также в результате следующих заболеваний:
Стоит отметить, что немаловажную роль при определении возможности развития остеоартроза и полиостеоартроза играет наследственный фактор.
Первые симптомы болезни практически не ощущаются. Явным признаком возникновения проблем является появление хруста в суставах при различных движениях. Также после сильной физической нагрузки возможны периодические боли не выраженного характера, которые быстро проходят. Со временем интенсивность и продолжительность болей изменяются в сторону увеличения, причём болевые ощущения начинают появляться даже после слабых нагрузок.
В отличие от воспалительных болей, которые наблюдаются при артритах, присущие артрозам болевые ощущения характеризуются как механические, то есть появляются они именно при физической нагрузке на поражённый сустав. Впоследствии, болевой синдром становится более интенсивным по вечерам и ночью, даже когда сустав находится в состоянии покоя.
Патогенез болей при остеоартрозе определить непросто, так как в зависимости от различных патогенетических механизмов, которые способствуют появлению болевого синдрома, боль может проявляться по-разному. В настоящее время классифицируют первичные и вторичные остеоартрозы.
Первичные остеоартрозы, которые называют также генуинными, представляют собой заболевания, которые развиваются на здоровом суставном хряще, из-за чрезмерной механической нагрузки.
Вторичные остеоартрозы возникают в хрящах, изменённых после травмы, артрита, эндокринных и сосудистых нарушений и др.
Диагностировать остеоартроз возможно на ранних стадиях: рентгенограммы показывают неотчётливое сужение суставной щели, что позволяет предположить развитие начального остеосклероза. Также можно заметить начальные остеофиты – некоторые заострения краёв поверхностей суставов.
Основные клинические проявления заболевания полиостеоартроз:
Необходимо учитывать, что не во всех случаях наблюдается соответствие между клиническими и рентгенологическими признаками остеоартроза. Частым явлением выступает наличие характерных болевых ощущений механического характера при отсутствии сужения суставной щели на рентгенограмме.
На ранних этапах развития болезни, до получения характерной рентгенограммы, диагностирование остеоартроза бывает трудной задачей, для реализации которой необходимы данные следующих методов исследования:
Работа опытных врачей, использование при диагностике полиостеоартроза новейшего оборудования и применение медикаментозных и немедикаментозных методов лечения позволяют предотвратить дальнейшее развитие заболевания.
При лечении полиостеоартроза первоочередной задачей специалисты считают снижение нагрузки на пораженные суставы. Выбор консервативной терапии зависит от причины возникновения болезни. Однако наиболее распространённым методом лечения полиостеоартроза являются физиотерапевтические процедуры. Соблюдение индивидуально подобранного режима питания (диеты) также играет немаловажную роль, так как именно избыточный вес нередко провоцирует возникновение заболевания.
Медикаментозное лечение Полиостеоартроза
Для снижения болей в суставах при отсутствии противопоказаний рекомендуется принимать анальгезирующие средства. Дозировку препаратов определяет врач. Важную роль в лечении полиостеоартроза играют хондропротекторы – препараты, которые улучшают питание хрящевой ткани, замедляют процесс ее дальнейшего разрушения.
Немедикаментозное лечение болезни суставов
Полиостеоартроз является заболеванием, которое поддаётся лечению следующими методами физиотерапии:
Использование данных методик способствует снижению болевого синдрома и уменьшению воспалительного процесса в суставах.
При заболевании полиостеоартрозом одной из лечебных рекомендаций являются также физические упражнения. Изучение гимнастического комплекса должно происходить под надзором специалиста. Переходить к самостоятельным тренировкам рекомендуется не ранее, чем через месяц совместных занятий с инструктором. Ежедневно физическим упражнениям рекомендуется уделять не менее получаса.
Для достижения успешного результата лечения полиостеоартроза необходимо установить конкретную причину его возникновения, так как от факторов, спровоцировавших заболевание, зависит выбор схемы терапии.
Для профилактики полиостеоартроза специалисты в первую очередь рекомендуют контролировать массу тела относительно роста. Лицам старше 40 лет, в особенности имеющим наследственную предрасположенность к развитию заболевания, следует соблюдать следующие рекомендации:
Финские ревматологи обнародовали данные, согласно которым за последние десять лет нетрудоспособность из-за полиостеоартроза увеличилась в 5 раз. Как правило, клинические показатели заболевания проявляются в возрасте 45-50 лет.
Инконгруэнтность сустава это что
Аннотация. Пациенты обращаются к врачам, предъявляя определенные жалобы, связанные с изменениями в жевательном аппарате челюстно-лицевой области морфологического и функционального характера, нарушениями кинематики нижней челюсти, в результате которых получили свое развитие заболевания височно-нижнечелюстного сустава. Увеличивается численность населения, имеющего дефекты зубных рядов, патологию прикуса, некоторые негативные последствия терапевтического, хирургического, ортопедического и ортодонтического лечения. Заболевания полости рта следует рассматривать в комплексе с функцией других органов и систем. Таким образом, изучение структурных элементов височно-нижнечелюстного сустава является актуальным и представляет не только теоретический, но и практический интерес.
Ключевые слова: нижняя челюсть, суставной диск, височно-нижнечелюстной сустав.
В современном мире на прием к стоматологам-хирургам, ортопедам и травматологам в травм-пункт обращаются пациенты с определенными жалобами, связанными с изменениями в жевательном аппарате челюстно-лицевой области морфологического и функционального характера, нарушениями кинематики нижней челюсти, в результате которых получили свое развитие заболевания височно-нижнечелюстного сустава (ВНЧС). Актуальность проблемы лечения и реабилитации пациентов с вывихами височно-нижнечелюстного сустава неуклонно увеличивается. Это обусловлено ростом численности населения, имеющего дефекты зубных рядов, патологию прикуса, некоторые негативные последствия терапевтического, хирургического, ортопедического и ортодонтического лечения. Цель работы – изучение особенностей строения элементов ВНЧС человека в норме.
Нарушение или невыполнение одного из этих условий сопровождается различными патологиями в нормальном функционировании зубочелюстной системы. Например, зачастую встречается такая ситуация, что врач-стоматолог ставит пациенту завышенную пломбу, которая при смыкании зубов вызывает дискомфорт. На жалобы пациента врач отвечает, что через пару дней все пройдет. И вправду, дискомфорт проходит, но уже появляются другие нарушения, связанные с работой ВНЧС. Организм человека устроен уникально и всегда адаптируется под изменения, которые происходят в нем. В вышеописанном случае верхняя и нижняя челюсти адаптировались под завышенную пломбу, изменяя свое положение, при этом изменилось положение головки нижней челюсти по отношению к суставному бугорку и появились боли в околоушной области. Основной структурой, которая подвергается многочисленным изменениям, связанная с нарушениями жевательного аппарата – ВНЧС.
Формирование ВНЧС в филогенезе тесно связано с видами деятельности человека и характером питания, т.е. зависит от особенностей движений нижней челюсти. У хищников он обеспечивает только вертикальные движения (разрывание пищи) и в связи с этим имеет шарнирное устройство. Суставные головки расположены глубоко в ямках и полностью их выполняют. Сустав приматов имеет внутрисуставной диск, суставная головка не занимает полностью ямку, в результате чего движения в сочленении усложняются и носят комбинированный характер. У человека сустав более совершенен и отличается разнообразием движений, но менее прочен. ВНЧС относится к комбинированным, комплексным и эллипсовидным соединениям. Элементами височно-нижнечелюстного сустава являются: костные элементы: головка суставного отростка нижней челюсти или мыщелковый отросток; нижнечелюстная ямка; суставной бугорок; соединительнотканные элементы: суставной диск (мениск); суставная капсула; суставные связки.
К краниальной части височно-нижнечелюстного сустава относится задний суставной отросток. Он резко выражен у обезьян и антропоидов, у человека редуцирует параллельно развитию суставного бугорка. Располагаясь на задней границе суставной ямки, задний суставной отросток отделяет барабанную кость от суставной головки. При нормальной окклюзии этот отросток атрофируется вследствие бездействия, приобретая вид конуса с широким основанием. У детей это образование всегда развито больше, чем суставной бугорок. В черепе инфантильных субъектов суставной бугорок тоже отсутствует. Как и головка нижней челюсти, в течение жизни человека суставной бугорок претерпевает сложные изменения. У новорожденных он отсутствует, первые признаки его определяются к концу 1-го года жизни, а развитие его в пределах индивидуальных размеров и формы завершается к 6–7 годам. С возрастом и при потере жевательных зубов суставной бугорок постепенно уплощается. При двустороннем отсутствии моляров и премоляров глубина суставной ямки и высота суставного бугорка уменьшаются на 3 мм и более. Суставной бугорок выступает важнейшим элементом ВНЧС. Он играет существенную роль в эволюции ВНЧС и в значительной степени обусловливает его место в сравнительной морфологии.
Связочный аппарат ВНЧС можно разделить на три группы: внутрикапсулярные, внекапсулярные (экстракапсулярные) и связки, относящиеся к данному суставу, но не связанные с суставной сумкой. Они регулируют движения в суставе и, образуя своего рода подвеску для нижней челюсти, поддерживает постоянный контакт суставных поверхностей сочленяющихся костей
Среди патологии височно-нижнечелюстного сустава выделяют: вывихи, подвывихи, дисфункции, артриты, артрозы, анкилозы, опухоли и др. Значимое место в структуре патологии сустава принадлежит вывиху, процент которого составляет от 1,5 % до 6 % вывихов в системе опорно-двигательного аппарата человека. Существует множество причин, вызывающих данную патологию: ушибы и удары по челюсти; резкое движение челюсти во время еды или разговора; вывих челюсти при широком зевании; вредные привычки в виде помещения крупных предметов в полость рта; наличие фоновых заболеваний, ведущих к ослаблению связочного аппарата и пр. В настоящее время нельзя рассматривать заболевания полости рта изолированно, нужно учитывать, что нарушения структуры и функции ВНЧС, могут сказаться не только на прикусе или заболеваниях полости рта, но и на осанке пациента, функции дыхания и состоянии организма человека в целом. Таким образом, изучение структуры ВНЧС является базой для любого врача-стоматолога.