какие лекарства при ацетоне у детей
Ацетон у ребенка
Что такое ацетонемический синдром или ацетон у ребенка?
Первое, что нужно запомнить: ацетон у ребенка — это не болезнь (не связан с вирусной или бактериальной инфекцией), а сигнал, что в организме закончилась глюкоза и в крови возник переизбыток кетоновых тел. Кетоны — это группа веществ, образующихся в печени, продукты неполного окисления жиров в виде ацетона и подобных ему соединений.
Как возникает ацетон
Детский организм устроен также, как и взрослый, но отдельные органы работают еще не в полную силу. Углеводы, получаемые из пищи, перерабатываются в желудке и в кровь поступает глюкоза, большая часть которой идет на получение энергии, а часть накапливается в печени в виде гликогена.
Запас глюкозы (гликоген) и у взрослых и у детей активно расходуется при повышении физической и психической нагрузки, но у детей он значительно меньше, поэтому заканчивается быстрее. В ход идут жиры, при распаде которых также образуется небольшое количество энергии, но одновременно появляются кетоны. Если детский организм не получит вовремя глюкозу, жиры начнут расщепляться слишком активно, и кетонов образуется большое количество.
Быстро распространяясь с кровью по всему организму, они отравляют его. Ацетон раздражает рвотный центр и вызывает постоянную (ацетонемическую) рвоту, появляется запах ацетона при дыхании и ацетон в моче, возникает опасность обезвоживания.
Что способствует появлению ацетона в моче и крови ребенка
Основные признаки
Опасные симптомы — нужна срочная помощь
Диагностика ацетонемического синдрома
Первые признаки проявляются в двух-трехлетнем возрасте, к семи-восьми годам могут участиться, в 12-13 лет, как правило, прекращаются.
Если у ребенка впервые появился ацетон необходимо обязательно обратиться к педиатру, например, к специалисту медицинского центра «Таврия». Ацетонемический синдром определяется только врачом, так как запах ацетона в моче может быть признаком инсулиновой недостаточности, существует риск появления сахарного диабета. В этих случаях требуется срочная консультация эндокринолога, гастроэнтеролога и психотерапевта, получить которую можно здесь же в центре.
Кроме того, существует первичный идиопатический ацетономический синдром, где главный провоцирующий фактор — наследственная предрасположенность.
Лечение ацетона у детей
Детская болезнь под названием «ацетон»
Врачи-педиатры в последние годы все чаще сталкиваются с жалобами мам на запах ацетона у детей. Нередко к запаху присоединяются и другая симптоматика – рвота и температура.
Что делать в таких случаях и не опасно ли подобное состояние?
Помощь ребенку при запахе ацетона изо рта
Сначала сделайте малышу сладкий теплый чай.
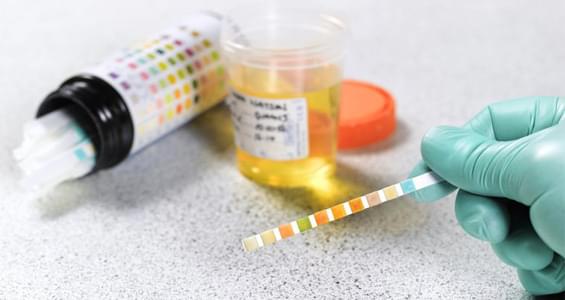
А для определения ацетона существуют специальные тест-полоски, которые продаются в обычной аптеке. Такую тест-систему лучше иметь всегда, если дома есть ребенок.
Следует прочесть инструкцию к системе и сделать тестирование. В зависимости от полученных результатов предпринимается комплекс мер.
Изучите достоверную информацию по ацетономическому синдрому. Именно так врачи называют это состояние.
Почему у детей бывает запах ацетона изо рта?
Внимание! Запах, напоминающий ацетон – это не заболевание и не сахарный диабет, как думают многие. Это признак того, что у ребенка истощены запасы гликогена. Гликоген необходим для производства энергии, его дефицит происходит при нарушенном обмене веществ и именно тогда, когда гликогена в организме малыша мало.
Мам больше всего пугает рвота у детей. Позывы на рвоту и потеря аппетита появляется из-за избытка кетоновых тел, которые:
1. Действуют непосредственно на рвотный центр в головном мозге.
2. Подавляют центр голода.
3. Оказывают раздражение на слизистые оболочки желудочно-кишечного тракта, так как проходят через кишечник. Из-за этого у ребенка может быть не просто тошнота и рвота, но и болеть живот.
Выводы. Ацетон у детей – это не патология (то есть болезнь), а специфическая реакция организма на дефицит глюкозы в крови. Ацетон появляется при расщеплении жиров в организме с образованием кетоновых тел в таком количестве, которое организму сложно вывести. Родители обязаны знать, как помочь малышу в таких случаях.
В случае если Вы обнаружили похожие симптомы, всё же лучше сразу записаться на приём к педиатру. по тел. (843) 222-52-38
Детский многопрофильный медицинский центр для детей от 0 до 18 лет
Детский многопрофильный медицинский центр для детей от 0 до 18 лет
АЦЕТОН В МОЧЕ У РЕБЕНКА
Ацетон в моче (ацетонурия) у ребенка появляется в результате большого скопления кетоновых тел в крови. Когда их концентрация становится высокой, они начинают накапливаться, после чего почки сами выводят их вместе с мочой. Данное состояние может быть спровоцировано нарушением жирового обмена и нарушением функции усвоения углеводов.
Синтез кетоновых тел происходит в печени, они играют важную роль в организме человека, с их помощью нормализуется функция организма и восполняется источник энергии.
Нормальным и безопасным считается уровень ацетона в моче — 1—2 мг на 100 мл мочи, в суточном объеме мочи — 0.01—0.03 грамма.
При нормальной работе всех систем и органов кетоновые тела выводятся вместе с мочой и не задерживаются в крови. Повышение уровня ацетона в моче может указывать на временные нарушения у многих здоровых детей, а также свидетельствовать о наличии какого-либо заболевания и представлять угрозу для малыша.
Причины повышения ацетона в моче:
В большинстве случаев ацетонурия у детей объясняется незрелостью ферментной системы, а также другими физиологическими факторами, к которым относятся:
— переохлаждение, либо перегревание;
— обезвоживание организма;
— длительное голодание, низкокалорийное питание, бедное углеводами;
— нерациональное питание с большим количеством жиров, белков;
— переедание;
— постоянный стресс, переутомление;
— длительные переезды.
Бывают и более серьезные причины появления ацетона в моче:
— инфекционные заболевания, сопровождающиеся повышением температуры тела до высоких цифр, рвотой, жидким стулом;
— сахарный диабет, другие заболевания, связанные с нарушением обмена веществ;
— обострение хронических заболеваний;
— интоксикация при пищевых и других отравлениях;
— травмы и др.
Симптомы при повышенном ацетоне в моче:
Если вовремя не обратиться за врачебной помощью и не устранить провоцирующие факторы, ситуация может ухудшиться и привести к ацетонемическому синдрому.
Ацетонемический синдром-это комплекс симптомов, которые проявляются при повышении уровня ацетона в моче.
Проявления ацетонемического синдрома:
При появлении вышеперечисленных симптомов следует незамедлительно обратиться за медицинской помощью.
Диагностика ацетонурии
При возникновении симптомов ацетонурии, появлении запаха ацетона изо рта(от мочи)ребенка, необходимо провести обследование, включающее в себя: развернутый анализ крови, общий анализ мочи, биохимический анализ крови( общий белок, глюкоза). Также, уровень кетонов в моче, можно определить и в домашних условиях, с помощью специальных тест-полосок.
Детям, страдающим ацетонемическим синдромом, рекомендовано регулярно проводить следующее обследование: УЗИ органов брюшной полости, раз в полгода делать лабораторные анализы мочи и крови, тест на усвоение глюкозы.
Диета при повышенном уровне ацетона в моче
Если у ребенка хотя бы раз наблюдалась повышенная концентрация ацетона, то в дальнейшем важно придерживаться определенных правил в питании малыша:
— рекомендованы каши, приготовленные на воде (рисовая, гречневая, овсяная, кукурузная),супы на овощном бульоне,нежирные сорта мяса( приготовленные на пару), свежие фрукты,сахар, мед – в разумных пределах, печенье.
Остались вопросы? Запишитесь на прием к врачу-педиатру!
Телефон для записи на прием (391) 200—50—03
Коэнзимное ацетилирование и уровень свободных жирных кислот крови у детей с ацетонемией и билиарной недостаточностью
Изучены активность коэнзимного ацетилирования и показатели уровня свободных жирных кислот в крови у детей при гастродудоденобилиарной патологии, влияние тиолсодержащих и энерготропных препаратов на активность СоА, разработана терапия для профилактики ацет
Are studied the activity of Coenzyme acetylation and indices of the level of free fatty acids into the blood in children with gastroduodenobiliar pathology, influence of thiol containing and energy-tropic preparations on the activity of SoA, is developed therapy for the preventive maintenance of acetonemic metabolic crises.
.jpg)
Ключевой механизм, обусловливающий развитие ацетонемии, связан с дефицитом фермента коэнзимного ацетилирования [3]. Процессы ацетилирования занимают центральное место в межклеточном обмене веществ и наиболее интенсивно протекают в печени. Путем ацетилирования осуществляется окислительное декарбоксилирование пировиноградной кислоты, синтез и распад жиров, синтез ацетилхолина, стероидов и др. При исключении из диеты пантотеновой кислоты происходит уменьшение содержания кофермента А (КоА) в тканях [4]. Активность КоА определяется также наличием в его структуре сульфгидрильных (SH) групп. Среди активаторов фермента КоА большое значение имеют соединения, содержащие SH-группы [1]. Среди тиоловых соединений в клинической практике наиболее известен Унитиол, который эффективно используется при тяжелых интоксикациях [5]. Расположение SH-групп в структуре Унитиола (2,3?димеркаптопропансульфата натрия) таково, что они могут активно вступать в метаболические процессы. По мнению А. Лабори [6], тиоловые соединения вызывают метаболическую реанимацию в связи с присутствием в их структуре SH-групп. Эффективны тиоловые группы в препарате Липоевая кислота (Липамид). Это позволило применить препараты, содержащие сульфгидрильные группы с целью активации КоА [6].
Цель исследования. Изучить активность коэнзимного ацетилирования и показатели уровня свободных жирных кислот (СЖК) в крови у детей с рецидивирующими приступами ацетонемических рвот при гастродуоденобилиарной патологии. Оценить влияние тиолсодержащих и энерготропных препаратов на активность КоА, разработать протекторную терапию для профилактики ацетонемических метаболических кризов.
Материал и методы. Под наблюдением находилось 65 пациентов в возрасте от 3 до 10 лет с заболеваниями органов пищеварения. В комплекс обследования включались оценка клинико-анамнестических данных, анализы клинического минимума, УЗИ органов брюшной полости, фиброгастродуоденоскопия с проведением хелпил-теста, гастроимпедансометрия, биохимические исследования крови: протеинограмма, сахар, холестерин (традиционными методами), уровень свободных жирных кислот (СЖК) — колорометрическим методом Duncombe [7]. Определение активности КоА проводилось по методу Л. Н. Буловской [4]. Качественным методом (тест-полоски) проводилось определение ацетона в моче.
Результаты. Основной жалобой у больных при поступлении в стационар были приступы тошноты, слабости, рвоты от 3 до 8 раз в сутки с последующим появлением запаха ацетона изо рта и ацетонурии. Рецидивы ацетонемических рвот у детей приводили к ухудшению у них трофического статуса и нарушению иммунологической резистентности организма. Возникала подверженность детей вирусным инфекциям, на фоне которых ацетонемия была их постоянным спутником, развивался причинно-следственный порочный круг.
В результате проведенного обследования у 22 детей был выявлен поверхностный антральный гастрит, у 18 детей — поверхностный распространенный гастрит и у 25 пациентов — поверхностный гастродуоденит с узелковой гиперплазией в антральном отделе желудка. Хелпил-тест у обследованных детей был отрицательным. Показатели гастроимпедансометрии подтвердили диагнозы хронического гастрита и хронического гастродуоденита (ХГД) у детей. У 30 пациентов кислотообразующая функция желудка была повышенной, у 35 больных — резко повышенной. У всех обследованных детей по данным УЗИ была выявлена сопутствующая дискинезия желчевыводящих путей (ДЖВП), гипертонический тип, из них у 35 детей (53,8%) были осадочные образования в желчи (явления холестаза), у 30 детей — желчь не имела осадочных образований.
Биохимические исследования крови выявили разной степени выраженности диспротеинемию, дислипидемию и тенденцию к гипогликемии. Активность КоА и уровень СЖК в крови у обследованных детей на фоне ацетонемии представлены в табл. 1. Ацетонурия у всех обследованных детей была резко выраженной (ацетон мочи был на ++ или +++).
Активность КоА у детей до начала лечения на фоне ацетонемии была резко сниженной, наиболее значимо у пациентов с сопутствующей ДЖВП с осадочными образованиями в желчи, составив только 25% от возрастного норматива (р2-3 0,05), в то время как этот же показатель у больных с проявлениями холестаза увеличивался в 3 раза по сравнению с исходным значением, однако средняя величина активности КоА достоверно отличалась от таковой в контроле (28,12 ± 1,02% и 37,0 ± 0,27%, р2-3 0,05). У детей с ДЖВП при выраженных проявлениях холестаза средняя величина содержания СЖК в крови снизилась по сравнению с исходным значением в 2,6 раза и составила 310,0 ± 17,5 при норме 187,2 ± 25,4 мкмоль/л, однако данный показатель еще достоверно отличался от возрастного норматива (р2-3 12 /л; гематокрит — 38 об%; тромбоциты — 330 × 10 9 /л; лейкоциты — 6,5 × 10 9 /л; палочкоядерные — 1%; моноциты — 3%; СОЭ — 8 мм/час.
Анализ мочи — цвет ярко-желтый, относительная плотность — 1018; белок — нет, сахар — нет, лейкоциты — 2–3 в п/зр., соли оксалатов +, ацетон ++++.
Биохимический анализ крови: аланинаминотрансфераза — 13,1 ед.; аспартатаминотрансфераза — 18,2 ед.; сахар крови — 3,5 ммоль/л; мочевина — 6,2 ммоль/л; билирубин общий 16,7 мкмоль/л; амилаза — 47,2 ед., СЖК — 680,3 мкмоль/л; мочевая кислота — 600 мкмоль/л; активность КоА — 9,8% (при средней норме 37%); калий — 3,9 ммоль/л; натрий 134 ммоль/л; хлор — 106 ммоль/л; рН — 7,4.
Реакции непрямой гемагглютинации крови с кишечными и иерсиниозными диагностикумами — отрицательная.
Бактериологические посевы кала на дизентерийную и тифо-паратифозную флору отрицательные. Иммуноферментный анализ кала на ротавирусы — положительный. Копрограмма: консистенция жидкая, крахмал внеклеточный +, крахмал внутриклеточный ++; лейкоциты 10–15 в п/зр.; слизь +++.
Фиброгастродуоденоскоспия: распространенный поверхностный гастрит, поверхностный дуоденит, эрозивный эзофагит. Helicobacter pylori (-).
УЗИ органов брюшной полости: обнаружена деформация желчного пузыря, перетяжка в области шейки, осадочные образования в желчи.
В результате проведенного обследования установлен диагноз острого гастроэнтерита, ротавирусной этиологии. Сопутствующие заболевания: хронический гастродуоденит, поверхностный тип, в фазе обострения. Эрозивный эзофагит. Нутритивная недостаточность 1-й ст. Осложнение: синдром ацетонемии.
Проведенное лечение. Дробное питье минеральной воды Боржоми, чая. В связи с повторными рвотами после питья — инфузия внутривенно 10% раствора глюкозы и раствора Рингера в соотношении 1:1 в объеме 400 мл/сутки в течение первых 2 дней лечения, витамин В6 внутривенно 50 мг, витамин С 200 мг. Витамин В12 внутримышечно по 500 мкг № 3, внутрь Липоевая кислота по 25 мг 2 раза в сутки и пантотенат кальция 100 мг/сутки. После ликвидации рвот назначался Элькар по 28 капель 2 раза в сутки, Маалокс и Гевискон внутрь.
В результате проведенного лечения состояние ребенка улучшилось, температура тела нормализовалась к концу первого дня лечения, рвоты исчезли на вторые сутки терапии, возобновился аппетит и оформился стул на 3-й день госпитализации.
Ребенок выписан в удовлетворительном состоянии с рекомендацией соблюдения диеты стола 1, исключением потребления тугоплавких жиров, шоколада, субпродуктов, «белого» мяса, продолжения приема антацидных и желчегонных препаратов. Для профилактики ацетонемических состояний назначен протекторный комплекс, состоящий из пантотената кальция (100 мг/сутки), Липоевой кислоты (25 мг/сутки), Элькара (20 капель 2 раза/сутки), витамин В6 и В1 (возрастные дозы). Курс лечения в течение 1 месяца (проводить 3 цикла в год). При дальнейшем наблюдении за пациенткой ацетонемические состояния не возобновлялись.
Выводы
Литература
Ф. Н. Рябчук, кандидат медицинских наук, доцент
З. И. Пирогова, кандидат медицинских наук, доцент
ГБОУ ВПО СЗГМУ им. И. И. Мечникова Минздравсоцразвития России, Санкт-Петербург
Поднялся ацетон у ребенка: что делать родителям?
Согласно медицинской статистике, каждый пятый родитель сталкивается с ситуацией, когда у ребенка внезапно поднимается высокая температура, а изо рта исходит сильный запах ацетона, напоминающий некоторым запах моченых яблок. Все это сопровождается сильной рвотой и тошнотой. Подобные симптомы напоминают классическое отравление, поэтому многие родители сразу начинают лечить ребенка сорбентами и промываниями. Не многие могут заподозрить ацетонемический синдром у детей и правильно оказать первую помощь.
В этой статье рассмотрим механизм возникновения высокого уровня ацетона в крови у ребенка, его причины и симптомы. Узнаем, почему повышается ацетон при температуре и какие лекарства использовать при ацетоне?
Повышение ацетона не болезнь, а симптом
У людей в детском возрасте уровень глюкозы очень низкий. Когда инсулина не хватает, то организм начинает использовать альтернативный источник – жиры. Это заставляет организм сжигать жир в качестве альтернативного источника получения энергии, которая необходима мышцам и тканям. В процессе этих биохимических превращений образуется вещество под названием ацетон.
Сильный запах ацетона изо рта у ребенка указывает на протекание агрессивных процессов в организме, связанных со значительным повышением уровней кетоновых тел, возникающих в ответ на нарушение усвоения белков, жиров и углеводов. Кетоны или кетоновые соединения – это вещества, вырабатываемые в качестве побочных продуктов печенью при недостатке глюкозы для превращения в энергию. Кроме того, при дефиците инсулина уменьшается использование кетонов в мышечных клетках, что также увеличивает их содержание в организме.
Существует 3 типа кетоновых тел:
Ацетоацетат и бета-гидрокси-масляная кислота отвечают за перенос энергии из печени в другие ткани тела. Ацетон, при этом, оказывается наименее используемым веществом. Он разрушается и выводится в виде отходов через дыхательные пути или мочу. Поэтому то, повышение ацетона так чувствуется в дыхании ребенка и легко обнаруживается в моче.
Механизм запуска ацетонемического синдрома:
Незначительное присутствие кетонов в крови считается нормальным явлением для организма. Они выводятся, главным образом, через легкие, поэтому их количество в моче с помощью тестов (например, Цито-тест) не обнаруживается.
Норма кетонов в моче здорового человека – их полное отсутствие.
Безопасные уровни не вызывают патологический запах ацетона со рта у ребенка и не ухудшают его общее самочувствие. Однако, несбалансированное питание с преобладанием жиров и белков, способствует чрезмерному накоплению кетоновых соединений и организм переходит в состояние кетоза.
Причины повышения ацетона у детей
Повышенный ацетон у новорожденных может появиться, если малыш находится на искусственном вскармливании из-за нарушений пищеварения и дефицита ферментов.
Симптомы ацетона у ребенка
При кетоацидозе запах ацетона у детей определенно не является единственным признаком. Типичные симптомы ацетона включают сильную тошноту, рвоту, сильную боль в животе и обезвоживание, напоминая отравление. Также наблюдается озноб, сухость во рту, спутанность сознания, после активного периода тревоги и спазмов, ребенок испытывает сонливость и усталость. Данная болезнь особенно распространена среди детей в возрасте от 18 месяцев до 5 лет.
Диагностика повышенного ацетона у ребенка
Если от ребенка пахнет ацетоном, необходимы некоторые лабораторные исследования для выяснения диагноза. Для этого необходим ряд клинических анализов:
Нормой ацетона в крови у детей считается показатель ниже 0,6 ммоль/л, уровень 0,6-1,5 ммоль/л может указывать на развитие диабетического кетоацидоза, а >1,5 ммоль/л – на сам кетоацидоз.
Уровень кетонов в крови (ммоль/л)
Уровень кетонов в моче
негативный или следы
Диагнозацетонемического синдрома, как правило, подтверждается наличием высокого уровня глюкозы в крови наряду с аномальными уровнями кетонов и кислотностью крови. При этом, причина его возникновения может быть различной. Поэтому дополнительно может быть назначены исследования гормональной панели, в частности уровня гормонов щитовидной железы (T3, T4 и TTG) и наличия антител. В зависимости от клинической картины ребенку иногда следует пройти УЗИ печени и почек.
При подозрении на повышенный ацетон у ребенка, родители могут проверить его в домашних условиях. Для этого необходимо иметь тест-полоски, например Ацетонтест или CITOLAB, которые можно приобрести в любой аптеке. Используют их независимо от времени суток и приема пищи.
Для проведения домашнего теста необходимо собрать мочу в чистый контейнер и следовать инструкции производителя на упаковке. Как правило, схема достаточно проста:
Крайне важно запомнить ситуации, при которых необходимо как можно быстрее определить уровень кетонов в моче:
Особенно важно делать диагностику людям с диабетом первого типа, при котором иммунная система атакует и разрушает клетки поджелудочной железы, вырабатывающие инсулин.
Высокий ацетон у детей: лечение
Как мы уже выяснили, запах ацетона у детей не является самостоятельным заболеванием. В связи с этим лечение будет зависеть от основной патологии, вызвавшей этот симптом. Самостоятельно придумывать лечение ребенку не стоит. Поставить диагноз и подобрать лечение должен терапевт. Чтобы не терять время до начала осмотра, ребенку можно поднять уровень сахара. Вы можете приготовить сладкий компот или сок из клюквы, облепихи, а также настой из шиповника. Особенно эффективным считается отвар из изюма. Эти ягоды укрепляют иммунитет, улучшают обменные процессы и нормализуют работу пищеварительной системы. Тяжелые состояния, в частности, ацетоновый криз, требуют госпитализации и внутривенного введения физиологического раствора глюкозы, сорбентов и электролитов (Ресорбилакт, Трисол, раствор Рингера).
Ацетоновый синдром у ребенка начинается с приступов тошноты и рвоты, вызывая серьезные нарушения водного-электролитного баланса и падению уровня глюкозы. Поэтому лечение ацетона у детей основано на возобновлении именно этих показателей. Чтобы облегчить состояние маленького пациента важно очистить кишечник и желудок от скопившихся токсинов. Для этого рекомендуется промыть желудок слабым содовым раствором и дать малышу сорбент, например активированный уголь, Атоксил, Сорбекс, Энтеросгель и др.
Восстановить электролитный баланс поможет Регидрон, Хумана Электролит, а также щелочная минеральная вода без газа. Пакет Регидрона разводят в 1 литре теплой воды для приема по 5-10 мл на каждый килограмм массы тела, который необходимо выпить в течение 1 часа после каждого приступа рвоты. Существует правило, согласно которому можно восполнить объем жидкости и электролитов в организме ребенка с тошнотой и рвотой: пейте небольшими количествами (по 5-15 мл), но каждые 10-15 минут.
Если рвота становится непобедимой, то в экстренных ситуациях детям с 1-го года дают Церукал или Метоклопромид. Терапевтическая разовая доза для детей в возрасте 2-14 лет составляет 0,1 мг на 1 кг массы тела.
После ацетонового кризиса детский организм находится в ослабленном состоянии. Чтобы его поддержать, необходимы витаминные комплексы(Аскорутин, Ревит, Ундевит), источники аминокислот и гепатопротекторы (Бетаргин, Энерлив, Гепафорте), которые восстановят метаболические процессы и ускорят регенерацию клеток печени.
Диета при ацетонемии: что можно кушать ребенку при высоком уровне ацетона?
Во время острого периода заболевания диета основывается на обильном режиме питья. Пища в этот период должна быть легко перевариваемой и содержать в основном углеводы. Через неделю можно подключать кисломолочные продукты. Еще через две недели можно давать постное мясо, допускаются бананы. Постепенно рацион необходимо расширять списком разрешенных продуктов, кроме молока (от него нужно отказаться на 1-2 месяца).
В первый день повышения ацетона у ребенка старайтесь его не кормить. Необходимо лишь питье каждые 5 минут. Если он захочет есть, предложите сухие домашние крекеры. На второй день будет уместен рисовый суп без мяса, на третий день – любая каша на воде. Из злаков лучше готовить рис, овес или гречку.
Рекомендуемые продукты
Следует исключить из рациона