если сальбутамол не помогает при астме что делать
«Ловушки», в которые можно угодить при лечении бронхиальной астмы
Рисунок 1. Зачастую у больных астмой снижены виды на будущее, хотя некоторые склонны недооценивать тяжесть симптомов своего заболевания Какова дифференциальная диагностика между бронхиальной астмой и ХОЗЛ? С чем связаны возможны
 |
| Рисунок 1. Зачастую у больных астмой снижены виды на будущее, хотя некоторые склонны недооценивать тяжесть симптомов своего заболевания |
Какова дифференциальная диагностика между бронхиальной астмой и ХОЗЛ?
С чем связаны возможные ошибки в диагностике?
Какова основная роль b-агонистов в терапии бронхиальной астмы?
Как назначаются кортикостероиды?
Несмотря на возросшую компетентность врачей и доступность эффективных методов лечения, смертность от бронхиальной астмы остается высокой. Предотвратить многие смертельные исходы и даже избежать большинства случаев госпитализации можно было бы при проведении правильного лечения.
Необходимо помнить, что ведение больных астмой — процесс сложный и длительный.
Недооценка степени несостоятельности дыхания. Тяжесть состояния пациента и степень несостоятельности его дыхательной системы можно не распознать, если пренебречь тщательным выяснением всех проявлений болезни и построением диаграммы измерений максимальной скорости потока (МСП) выдыхаемого воздуха.
Зачастую у больных астмой снижены виды на будущее, хотя некоторые и склонны недооценивать серьезность симптомов своего заболевания. Чтобы выявить такую недооценку, нужно подробно расспросить пациента, бывает ли у него кашель или хриплое дыхание ночью или при физической нагрузке.
Если пациентам не удается достичь наилучшей возможной функции легких, то для коррекции этого состояния необходимо для начала вычислить нормальную МСП выдыхаемого воздуха для данного пациента, пользуясь диаграммой, прилагаемой к пикфлуометру.
Если измеренная МСП более чем на 20% меньше вычисленной, стоит провести исследование обратимости этого состояния, что делается путем сопоставления МСП или жизненной емкости легких (ЖЕЛ) до и после лечения.
Необходимая терапия может состоять всего лишь в однократном приеме бронходилятатора, но если это не увеличивает МСП на 20%, то есть до вычисленного уровня, могут понадобиться более серьезные меры, например трехнедельный курс системных кортикостероидов (30 мг преднизолона в день для взрослых). Таким образом выясняется наилучший достижимый уровень МСП, на который ориентируются в последующем лечении.
Иногда пациенты сообщают об уменьшении одышки, но при этом значения МСП не изменяются. В таких случаях необходимо провести измерение ЖЕЛ с помощью спирометра, которое может подтвердить улучшение, не определяемое по МСП (рис. 2). Спирометрами в настоящее время укомплектованы все врачебные приемные.
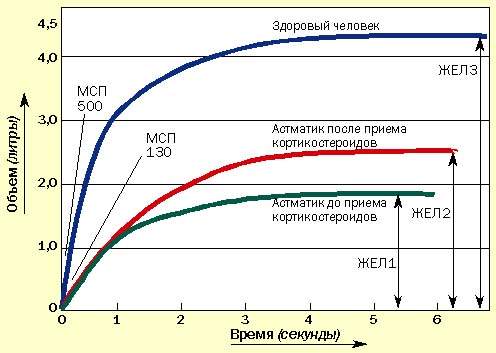 |
| Рисунок 2. Изменение ЖЕЛ под влиянием курса кортикостероидов. МСП может не измениться, но увеличение ЖЕЛ свидетельствует об улучшении состояния |
Бронхиальная астма, замаскированная под хроническое обструктивное заболевание легких (ХОЗЛ). Страдающие одышкой пациенты, которым поставлен диагноз ХОЗЛ или эмфизема, могут иметь скрытый бронхоспастический элемент, обусловленный бронхиальной астмой.
Таким пациентам необходимо провести исследование обратимости процесса, как описано выше. Любое улучшение функции легких можно поддержать, проводя адекватное лечение бронхиальной астмы. При отсутствии улучшения легочной функции назначение кортикостероидов ничем не оправдано, а только приводит к нежелательным побочным эффектам, таким как остеопороз.
Что должен помнить врач, наблюдающий больных с бронхиальной астмой
Постоянный прием b-агонистов короткого действия. Показано, что лечение астмы постоянным приемом b-агонистов увеличивает гиперреактивность легких и утяжеляет бронхиальную астму [1]. Если пациент использует b-агонисты скорее регулярно, чем случайно, их применение должно сопровождаться назначением ингаляционных кортикостероидов или, если кортикостероиды уже применяются, увеличением их дозы до достаточной, чтобы контролировать астму. Таким образом, b-агонисты оставляют на случаи одышки и хрипов.
Последние методические указания по лечению бронхиальной астмы в Британии рекомендуют начинать с высокой дозы ингаляционных или системных кортикостероидов для достижения быстрого контроля, затем постепенно снижать дозу до минимальной, обеспечивающей нормальное самочувствие пациента и оптимальные значения МСП или ЖЕЛ на фоне минимального применения бронходилятатора (рис. 3). Быстрое облегчение состояния, достигаемое при применении кортикостероидов, улучшает настроение пациента и увеличивает его доверие к лечению.
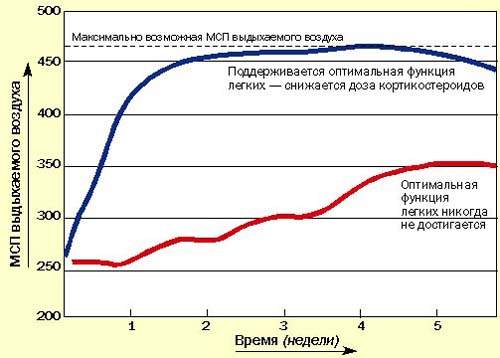 |
| Рисунок 3. Рекомендуется начинать с высоких доз кортикостероидов, а затем постепенно снижать дозу до минимальной (оптимальные значения МСП или ЖЕЛ) |
Последние данные свидетельствуют о том, что назначать кортикостероиды нужно как можно раньше всем астматикам, и не только для контролирования симптомов, но и для предотвращения прогрессирующих структурных повреждений легких, обусловленных хроническим воспалением [2,3]. Это означает, что кортикостероиды следует предпочесть b-агонистам, как только диагноз подтверждается МСП-диаграммой. b-агонисты остаются препаратами резерва на крайний случай.
Возможность альтернативного лечения. Хотя ингалируемые кортикостероиды должны быть краеугольным камнем в лечении астмы, в случаях, трудно поддающихся лечению, можно использовать и некоторые другие препараты. Доказано, что противовоспалительным эффектом обладают теофиллины в достаточно небольших дозах, но надо учитывать в каждом индивидуальном случае их возможное взаимодействие с другими препаратами.
Пожилым пациентам целесообразно назначать ипратропиум. Иногда оказываются эффективными недокромил и кромогликат.
Бронходилятаторы длительного действия, такие как сальметерол, могут облегчать состояние, особенно ночью, блокируя бронхоконстрикторные механизмы. Однако необходимо, чтобы все вышеперечисленные препараты сопровождались применением адекватных доз кортикостероидов.
Техника ингаляции. Нужно добиться, чтобы у пациентов выработались правильные навыки обращения с ингалятором. Врач должен помочь подобрать тот тип ингалятора, который наиболее удобен пациенту, и проверить его работоспособность. Для этого в кабинете врача должен быть полный набор ингаляторов.
Спейсеры. Применяемые вместе с аэрозольными ингаляторами, спейсеры облегчают проникновение препарата в легкие и снижают как накопление его в глотке, так и системное всасывание за счет проглатывания.
Спейсеры помогают координировать выброс препарата со вдохом. Это особенно важно при ингалировании кортикостероидов. Так как кортикостероиды применяются только дважды в день, громоздкий спейсер можно хранить дома.
Спейсеры обеспечивают лучшее накопление препарата в легких, чем распылители. Необходимо правильно их применять: встряхнуть ингалятор, чтобы лекарство смешалось с носителем, и однократно впрыснуть смесь с последующим скорейшим вдохом [4].
Триггерные факторы. Нераспознанные триггерные факторы могут быть и дома, и на работе, и на отдыхе, то есть практически в любом месте. Выявить источник поможет анамнез. Например, при профессиональной бронхиальной астме состояние улучшается во время отпуска и в выходные дни. Отсутствие раздражителя уменьшает или устраняет проявления болезни и снижает необходимость в лекарствах.
Проблемой, которую часто не принимают во внимание, может быть пассивное курение. Такие препараты, как b-блокаторы и нестероидные противовоспалительные средства (НПВС), также могут вызывать астму.
Использование распылителей (небулайзеров) без фоновой кортикостероидной терапии. При лечении острого астматического приступа без назначения пероральных кортикостероидов все еще используют распылители, которые обеспечивают проникновение более высокой дозы b-агонистов. Это действительно снимает бронхоспазм, но поскольку высокая доза b-агонистов не воздействует на сопутствующий воспалительный процесс, необходимо сразу же дать больному кортикостероиды внутрь, чтобы предотвратить нарастание приступа; эффект бронходилятаторов снижается по мере увеличения отека слизистой.
Если тяжесть приступа такова, что требуется небулайзер, необходимо назначить системные кортикостероиды. Даже при умеренном приступе бронходилятаторы сами по себе приносят лишь временное облегчение и есть опасность повторения приступа — возможно, глубокой ночью!
Несвоевременное назначение оральных кортикостероидов. Если не проводить противовоспалительной терапии, у больных нарастает отек слизистой, что приводит к повторению приступов. Такие пациенты часто нуждаются в госпитализации и назначении высоких доз кортикостероидов в течение нескольких дней, прежде чем у них наступит стабилизация состояния.
Пациенты, подверженные быстроразвивающимся приступам, нуждаются в как можно более раннем назначении кортикостероидов и бронходилятаторов. Они должны уметь распознавать ухудшение состояния, всегда иметь под рукой кортикостероиды и знать, как их использовать. Не следует заставлять этих пациентов дожидаться прихода к ним врача (рис. 4).
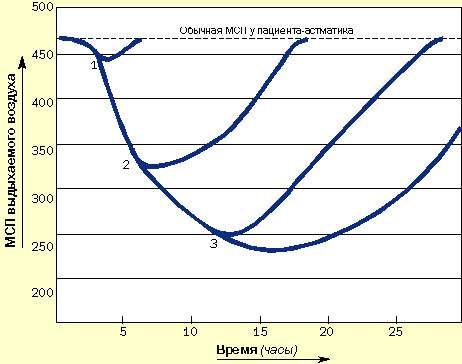 |
| Рисунок 4. Зависимость развития острых приступов от времени назначения кортикостероидов и как результат применения длительных курсов системной кортикостероидной терапии. (1) Кортикостероиды назначены сразу после возникновения приступа: выздоровление наступает быстро. (2) Кортикостероиды назначены через 6 часов: выздоровление замедлено. (3) Кортикостероиды назначены позже чем через 12 часов: приступ тяжелый и длительный, выздоровление наступает медленно |
Пациенты с постепенным развитием приступов могут подождать и посмотреть, помогает ли увеличенная доза ингаляционных кортикостероидов в сочетании с бронходилятаторами.
Неадекватный курс системных кортикостероидов. Иногда назначенные кортикостероиды отменяют до полного купирования приступа, что ведет к сохранению гиперреактивности бронхов и очередному приступу.
Подобная цепь событий может привести пациента к ложному заключению, что у него бронхиальная астма, трудно поддающаяся лечению.
Ситуацию можно исправить длительным курсом кортикостероидов, продолжающимся в течение нескольких дней после стабилизации состояния, и снижением их дозы постепенно до достижения минимальной поддерживающей.
Прекращение наблюдения за пациентом после острого приступа или госпитализации. Трудности возникают при отмене системного кортикостероида и назначении ингаляционного. В этот переходный период необходимо тщательное наблюдение; по достижении стабилизации состояния дозу ингалируемого кортикостероида постепенно снижают до минимально необходимой, чтобы заболевание никак себя не проявляло и функция легких была оптимальной.
Целью последующего лечения становится поддержание наивысшей МСП, достигнутой в больнице после курса системных кортикостероидов.
Консультация, проведенная через некоторое время после выписки, дает хорошую возможность проверить план ведения пациента, выяснить, что не так, и внести соответствующие поправки.
Кашель и хрипы с гнойной мокротой иногда принимают за легочную инфекцию. Однако мокрота больных астмой содержит гораздо больше эозинофилов, чем полиморфных клеток и бактерий. В пожилом возрасте левожелудочковая недостаточность и сердечная астма должны наводить на мысль о предшествующей бронхиальной астме. Будьте осторожны с b-блокаторами!
Внезапная одышка может быть обусловлена пневмотораксом или легочной эмболией. Хрипы встречаются при туберкулезе легких, бронхиальной карциноме или инородном теле и могут быть четко локализованы. Следовательно, у любого пациента с астмой, развившейся во взрослом возрасте, необходимо провести рентгенологическое исследование органов грудной клетки.
После установления диагноза основная цель врача — освободить пациента от проявлений болезни и оптимизировать функцию легких, а также установить контроль за болезнью. Для этого специально обученный медперсонал должен обучать больных и проверять правильность выполнения ими всех назначений.
Конечно, в некоторых случаях это может оказаться затруднительным, однако план предписанных действий способно усвоить абсолютное большинство больных.
Все пациенты должны:
Литература
1. Sears M. R., Taylor D. R. et al. Regular inhaled b-agonist treatment in bronchial asthma. Lancet 1990;336:1491–1396.
2. Tari Haahtela et al. Comparinson of terbutaline with budesonide in newly detected asthma. N Engl J Med 1991;325:388–392.
3. Redingon A. K., Howarth P. H. Airway remodelling in asthma. Thorax 1997;52:310–312.
4. O’Callaghan C., Barry P. Spacer devices in the treatment of asthma. BMJ 1997;314:1061–1062.
Спирометрия при хронической бронхиальной астме
Бочкообразная грудная клетка при хронической бронхиальной астме возникает из-за задержки воздуха в периферических отделах легких, что приводит к постоянному поддержанию грудной клетки в состоянии вдоха. Задержанный воздух не выдыхается и бесполезно занимает большую часть легких (остаточный объем). Это снижает объем воздуха (жизненную емкость легких), входящего в легкое.
Воздух задерживается из-за хронического воспаления, вызывающего отек слизистой периферических бронхиол. При лечении кортикостероидами отек спадает и воздух высвобождается. Это доказывается увеличением ЖЕЛ, определенной спирометрически. МСП может не изменяться (см. рис. 2.)
Обратите внимание!
Приступ астмы
Хроническая астма/ХОЗЛ
Пример рациональной терапии бронхиальной астмы
Почему селективные β2-агонисты более безопасны в применении?
Почему применяются аэрозоли ИГКС не только с малым, но и с высоким содержанием гормона в одной дозе?
Самыми эффективными лекарственными средствами, использующимися в лечении бронхиальной астмы, с позиции доказательной медицины на сегодняшний день могут быть признаны две группы препаратов: ингаляционные глюкокортикостероиды и β2-агонисты.
Ингаляционные глюкокортикостероиды, составляющие основу базисной противовоспалительной терапии астмы, предотвращают развитие симптомов и обострений болезни; улучшают функциональные показатели легких; уменьшают бронхиальную гиперреактивность и некоторые компоненты ремоделинга бронхиальной стенки, в частности утолщение базальной мембраны эпителия и ангиогенез слизистой бронхов [2, 4].
β2-агонисты — бронхолитические препараты, быстро устраняющие бронхоспазм за счет воздействия на β2-адренорецепторы гладкой мускулатуры стенки дыхательных путей. β2-агонисты короткого действия, классическим представителем которых является сальбутамол (вентолин), — наиболее эффективные средства симптоматической (ситуационной) терапии. Кроме того, эти препараты используются и в качестве средств превентивной терапии в случае бронхоспазма, провоцируемого физической нагрузкой, холодным воздухом и ожиданием контакта с «виновным» в развитии астмы аллергеном.
Для лечения астмы во всем мире наиболее широко используется вентолин, что обусловлено его высоким терапевтическим индексом, то есть соотношением лечебного эффекта и побочного действия.
Фармакологические свойства β-агонистов определяются их способностью стимулировать β1— и β2-адренорецепторы клеток различных тканей и прежде всего сердца, где преобладают β1-адренорецепторы, а также легких (в гладких мышцах бронхов представлены в основном β2-адренорецепторы). β2-агонисты оказывают бронхорасширяющий эффект за счет связи с β2-адренорецепторами, что приводит к активизации последних и увеличению концентрации цАМФ внутри гладкомышечной клетки, что в свою очередь вызывает релаксацию гладкой мускулатуры бронхов и снижение выброса медиаторов воспаления из тучных клеток. Самый первый β2-адреномиметик — изопреналин — действовал как на β1-рецепторы сердечной мышцы, так и на β2-рецепторы легких. Тем самым бронхолитический эффект достигался одновременно с кардиотоническим (усиление сократимости сердечной мышцы, увеличение частоты сердечных сокращений). Таким образом селективность β2-агонистов по отношению к β2-адренорецепторам определяет профиль их безопасности.
Сальбутамол (вентолин) является одним из самых селективных β2-агонистов: отношение селективности β2:β1 для сальбутамола составляет 1375, для фенотерола — 120, у изопреналина оно принято за 1 [3].
Другим фармакологическим свойством β2-агонистов, определяющим их эффективность и безопасность, является частичный или полный агонизм. Если фармакологическая эффективность β2-агонистов высока, они называются полными агонистами, если низкая — частичными агонистами. Полные агонисты вызывают максимальную ответную реакцию ткани в отличие от частичного агониста, действие которого слабее даже при назначении высоких доз. Однако это преимущество полных β2-агонистов одновременно может быть и их недостатком. Причина заключается в десенситизации (снижении чувствительности) β-адренорецепторов — явлении, связанном с активацией рецептора. При этом снижается или даже полностью теряется лечебное воздействие препарата, тогда как его побочные эффекты проявляются с большей силой, ибо пациент увеличивает дозу, пытаясь добиться терапевтического действия. Десенситизация — саморегулирующийся процесс, направленный на предотвращение сверхстимуляции рецепторов в случае чрезмерного воздействия на них агонистов β-адренорецепторов. Он является результатом взаимодействия β-адренорецептора с агонистом и зависит от силы и длительности воздействия последнего, стало быть, частичные агонисты будут вызывать меньшую десенситизацию, чем полные. Сальбутамол представляет собой частичный агонист по воздействию на β2-адренорецепторы дыхательных путей и не вызывает нарушений рецепторной чувствительности последних [3].
Сальбутамол, который является гидрофильным соединением и напрямую взаимодействует с β2-адренорецепторами гладких мышц бронхов, характеризуется быстрым началом действия. Обычная доза препарата (200 мкг) вызывает клинически значимое расширение бронхов (определяемое как 15%-ное увеличение ОФВ1) приблизительно через 5-7 мин. Продолжительность его действия достаточно коротка и составляет примерно 4-6 ч. При увеличении дозы препарата время начала действия сальбутамола может сокращаться, а продолжительность его действия — удлиняться.
Таким образом, сальбутамол (вентолин) является препаратом выбора для купирования остро возникающего приступа удушья у пациентов, страдающих бронхиальной астмой, независимо от их возраста, сопутствующих заболеваний, а также от формы и тяжести астмы.
Сальбутамол (вентолин) следует рекомендовать в качестве профилактического средства, применяющегося перед физической нагрузкой, контактом с холодным воздухом, неизбежным контактом с аллергеном (уборка квартиры, посещение домов, где есть домашние животные, поездка за город в сезон палинации) для пациентов, у которых бронхоспазм провоцируется перечисленными выше факторами.
Ингаляции сальбутамола (вентолина) с помощью небулайзера назначаются при остром бронхоспазме, не контролируемом с помощью обычной терапии дозируемыми аэрозолями или порошковыми ингаляторами, а также при тяжелом обострении бронхиальной астмы. В этих случаях доза сальбутамола значительно превышает стандартную и составляет 2,5 мг (при необходимости 5 мг), назначается препарат 2-4 раза в день.
Признаком нестабильного течения бронхиальной астмы наряду с появлением клинических симптомов, снижением показателей спирометрии является увеличение потребности в ингаляционных β2-агонистах. Использование короткодействующих β2-агонистов два и более раз в сутки свидетельствует о наличии неконтролируемой астмы и соответственно неадекватной базисной терапии и служит поводом для пересмотра стратегии лечения. Самыми мощными противовоспалительными агентами являются глюкокортикостероидные (ГКС) препараты, а когда речь идет о лечении бронхиальной астмы — ингаляционные кортикостероиды (ИГКС), которые, практически не уступая по своей клинической эффективности системным ГКС, обладают значительно меньшим риском развития побочных эффектов. Группу ИГКС, представленных на нашем рынке, составляют беклометазон дипропионат, будесонид, флунизолид и флютиказон пропионат.
Беклометазон дипропионат применяется для лечения бронхиальной астмы уже 30 лет и соответственно представляет собой самую изученную форму ИГКС. Он обладает всем спектром противовоспалительной активности, присущим этой группе препаратов. Беклометазон дипропионат превращается в легких в активный метаболит беклометазон-17 — монопропионат, который собственно и оказывает клинический эффект, заключающийся в ослаблении и постепенном полном устранении астматических симптомов, улучшении спирометрических показателей и пикфлоуметрии, уменьшении бронхиальной гиперреактивности. По эффективности беклометазон дипропионат не уступает будесониду и флунизолиду в эквивалентных дозах. Исключение составляет флютиказон пропионат, эффективность которого в два раза выше, чем других ИГКС [1].
Беклометазон дипропионат обладает и хорошим профилем безопасности: в суточной дозе, равной 800 мкг, он не вызывает системных побочных эффектов у взрослых, а в дозе, равной 400 мкг, — и у детей [1]. Что касается местных побочных эффектов, то они одинаковы для всей группы ИГКС и заключаются в возможности развития кандидоза полости рта и горла, дисфонии, возникновения рефлекторного кашля и парадоксального бронхоспазма. Предупредить возникновение этих нежелательных явлений помогают следующие мероприятия: использование спейсера, полоскание рта после ингаляции ИГКС; снижение кратности приема препарата, что существенно снижает риск развития кандидоза. Парадоксальный бронхоспазм необходимо немедленно купировать ингаляционными β2-агонистами короткого действия (например, вентолином). Иногда предварительное (непосредственно перед ингаляцией ИГКС) применение β2-агонистов оказывается эффективным способом профилактики рефлекторного кашля и бронхоспазма и может быть рекомендовано на начальном этапе лечения ИГКС, особенно при использовании высоких доз ИГКС и выраженной бронхиальной гиперреактивности.
До недавнего времени единственным недостатком беклометазона дипропионата считался тот факт, что выпускался он в формах, содержащих 50 мкг препарата в одной дозе. Для достижения средней суточной дозы (400–800 мкг) приходилось применять препарат 3-4 раза в день по нескольку ингаляций (2-4) на прием. В настоящее время на нашем рынке появились препараты беклометазона дипропионата, которые содержат 100 мкг и 250 мкг препарата в одной дозе, например беклофорте, выпускаемый в виде дозированного аэрозоля (в одной дозе беклофорте содержится 250 мкг беклометазона дипропионата). Это очень удобная дозировка ИГКС, если учесть, что в настоящее время наиболее эффективным фармакотерапевтическим режимом применения ИГКС при бронхиальной астме является терапия по принципу «step-down» (шаг вниз). Суть этой терапии заключается в назначении изначально высокой дозы ИГКС в целях быстрого подавления воспаления, уменьшения ремоделинга бронхиальной стенки и соответственно достижения ремиссии. Этот этап в среднем занимает три месяца, хотя клинический эффект лечения проявляется уже в первые недели терапии. Затем доза ИГКС может быть снижена до минимальной, позволяющей эффективно контролировать симптомы болезни и поддерживать показатель пикфлоуметрии на уровне не менее 80% должной величины. Беклофорте как нельзя лучше подходит для такого режима терапии. Рекомендуемые начальные дозы препарата:
Суточную дозу обычно делят на два приема, что значительно сокращает риск возникновения местных побочных эффектов и повышает приверженность больных лечению. При назначении беклофорте в высоких дозах (1000 мкг/сут и более) следует рекомендовать обязательное использование спейсера, что снижает риск возникновения системных побочных эффектов.
Таким образом, использование беклофорте в качестве базисного противовоспалительного препарата и вентолина в качестве ситуационного бронхолитического средства может служить примером рациональной и комплаентной фармакотерапии бронхиальной астмы независимо от ее этиологии и тяжести течения.
