Иммунологическое бесплодие у мужчин что это значит
Мужское аутоиммунное бесплодие
Божедомов В.А., Лоран О.Б., Сухих Г.Т.
Кафедра урологии МГМСУ (г.Москва)
НЦ акушерства, гинекологии и перинатологии РАМН (г.Москва)
Реферат
Результаты анализов 3660 образцов эякулята, комплексное клинико-лабораторное обследование 1066 мужчин из бесплодных пар и 37 фертильных позволяют сделать вывод, что наличие аутоиммунных реакций против сперматозоидов всегда приводит к снижению вероятности наступления беременности. Нарушения качества спермы и реальной фертильности нарастают с увеличением доли прогрессивно-подвижных сперматозоидов, покрытых антиспермальными антителами (АСАТ). Доля первичных нарушений и продолжительность бесплодия по сравнению с фертильными мужчинами статистически достоверны при любых значениях MAR%IgG>0%. По сравнению с бесплодными без АСАТ, при нормозооспермии вероятность наступления беременности у АСАТ-позитивных мужчин существенно снижена при MAR% IgG>50%. Частота наступления беременности в естественном цикле без лечения от мужчин с MAR%IgG>50% составляет менее 2%, а при MAR%IgG=100% практически равна 0. Выявлена негативная корреляция между долей всех живых сперматозоидов, покрытых АСАТ классов IgG, IgA, IgM и количественными показателями спермограммы, но не с продолжительностью бесплодия. Лечение бесплодных мужчин с аутоиммунными реакциями против сперматозоидов требует использования специальных методов лечения (корикостероиды, протеолитические ферменты) независимо от величины MAR%IgG>0%. Неспецифическая стимуляция сперматогенеза у мужчин с АСАТ не приводит к улучшению количественных показателей спермограммы за счет усиления аутоиммунного процесса.
Введение
С целью получить собственные данные, характеризующие зависимость между количеством АСАТ у мужчин и вероятностью нарушения репродуктивной функции супружеской пары выполнено настоящее исследование.
Для подтверждения роли аутологичных АСАТ как фактора бесплодия использованы три стандартных критерия, рекомендованные для оценки состояния как патологического [12]: 1) необычность состояния с точки зрения статистики; 2) проявление состояния в виде болезни, т.е. связь состояния с нарушением функции; 3) возможность улучшения состояния при лечении.
Материалы и методы
Был проведен анализ образцов эякулята 3660 мужчин, обследованных по поводу бесплодия, воспалительных заболеваний репродуктивного тракта и профилактически. Комплексный анализ эякулята выполняли в соответствии с критериями ВОЗ (1992).
Женщины из бесплодных пар находились под наблюдением гинекологов и при необходимости получали соответствующую терапию.
Полученные данные обрабатывали методами вариационной статистики при помощи t критерия Стьюдента и F критерия Фишера для независимых и парных значений и ХИ-квадрат, вычисляли коэффициент корреляции r Пирсона.
Результаты
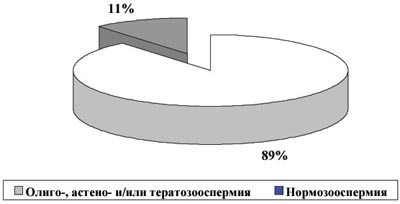
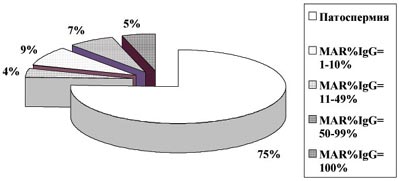
Показано, что АСАТ в сперме присутствуют у 18% обследованных мужчин, в т.ч. MAR%IgG 0 (т.н. чувствительность) наблюдалась в 6% случаев (2 из 32).
| Показатели> | Фертильные (n=36) | Бесплодные (n=1374) | Неспециф. простатит (n=155) |
|---|---|---|---|
| Иммунологический фактор (абс. число/проценты) | 8 (22,2%) | 660 (48,0%) | 8 (5,2%) |
| Средние значения MAR у пациентов с АСАТ (%) | 24,8.10,8 | 44,8.1,5 | 19,0.11,7 |
| Min и Max значения MAR у пациентов с АСАТ (%) | 1 – 60% | 2 – 100% | 1 – 100% |
| Знач. MAR меньше 10% (абс. число/проценты) | 3 (8,3%) | 132 (9,6%) | 5 (3,2%) |
| Знач. MAR10-49% (абс. число/проценты) | 3 (8,3%) | 268 (19,5%) | 2 (1,3%) |
| Знач. MAR не менее 50% (абс. число/проценты) | 2 (5,5%) | 260 (18,9%) | 1 (0,6%) |
Таблица 1. Частота выявления АСАТ методом MAR у мужчин репродуктивного возраста
Таблица 2. Особенности строения наружных половых органов, секреторная и эндокринная функция яичек у бесплодных мужчин с олигозооспермией на фоне АСАТ и без АСАТ в зависимости от концентрации сперматозоидов в эякуляте, M m и %.
Поскольку нарушения фертильности у MAR-позитивных мужчин могут быть связаны с ухудшением количественных показателей спермограммы, а не с действием АСАТ, были выделены выборки бесплодных пациентов с нормальной концентрацией, подвижностью и морфологией сперматозоидов, отличающиеся только по наличию и отсутствию АСАТ.
Рис. 2. Доля бесплодных пациентов с нормозооспермией без АСАТ (n=550)
Рис. 3. Доля мужчин c нормозооспермией при иммунном факторе бесплодия (n=480)
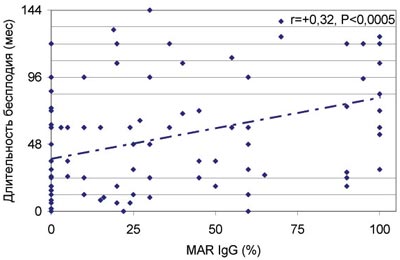
Рис. 5. Зависимость продолжительности бесплодия от количества подвижных сперматозоидов, покрытых антиспермальными антителами (MAR%IgG), при нормальной концентрации, подвижности и морфологии сперматозоидов в эякуляте (нормозооспермия) в отсутствие инфекций репродуктивного тракта.
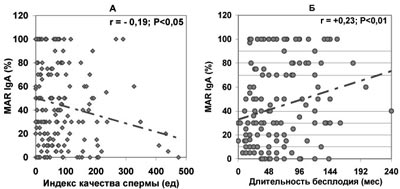
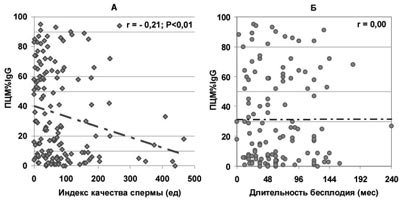
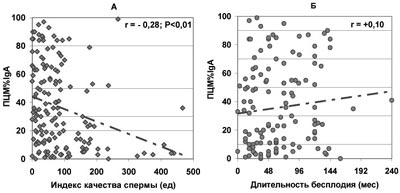
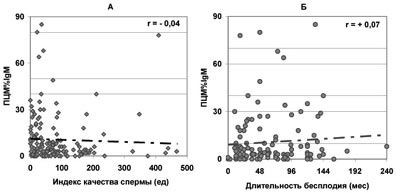
В то же время отсутствует значимая зависимость продолжительности бесплодия от доли всех живых сперматозоидов, покрытых АСАТ IgG, IgA, IgM (по данным ПЦМ), несмотря на то, что с ростом ПЦМ% наблюдается существенное ухудшение качества спермы (рис.7-9).
| Показатели | Исходные | Лечение | MIN | MAX |
|---|---|---|---|---|
| Объем (мл) | 3.09.0.25 | 3.53.0.33 | -1.4 | +3.8 |
| Концентрация (млн/мл) | 60.5.12.6 | 75.5.11.2 | -56.0 | +117.7 |
| Подвижн. категории А (%) | 5.94.1.26 | 10.9.2.3* | -8.0 | +21.0 |
| Патологических форм (%) | 29.2.4.2 | 33.3.4.8 | -27.0 | +68.0 |
| MAR%IgG | 7.8.0.9 | 14.2.7.7 | -10.0 | +70.0 |
Таблица 3. Основные показатели спермограммы при стимуляции сперматогенеза антиэстрогенами (кломифена цитрат по 50 мг/сут) у мужчин с АСАТ, M.m (n=17)
Иммунологическое бесплодие
Онлайн-консультация
Невозможность зачатия и вынашивания беременности при отсутствии каких-либо других маркеров инфертильности у мужчин и женщин, а также регулярной половой жизни без использования средств контрацепции, называется иммунологическим бесплодием. При этом наблюдается секреция антиспермальных антител (АСАТ) в организме.
Для диагностики данного гипериммунного состояния требуется исследование выделяемых антител, а также подробная спермограмма, посткоитальный тест и прочие анализы. Для лечения применяются современные вспомогательные репродуктивные технологии, а также иммунизация партнеров и кортикостероиды.
Содержание
Что представляет собой иммунологическое бесплодие?
Основная причина данного заболевания – антиспермальный иммунитет, который является патологией. Именно он препятствует не только оплодотворению яйцеклетки, но и правильной фиксации эмбриона. Бесплодие может возникнуть как у мужчин, так и у женщин. После синтезирования антитела могут находиться во внутриматочной или цервикальной слизи, плазме семени, сыворотке крови и прочих жидкостях. Статистика показывает, что иммунологическое бесплодие наблюдается примерно у 20% семейных пар в возрасте до 40 лет. При этом антиспермальный иммунитет наблюдается как у одного, так и у обоих партнеров.
Для диагностики и подбора метода лечение необходима консультация гинеколога, андролога и специалистов в области репродуктивной медицины. Присутствие антител у фертильных женщин и мужчин снижает возможность успешной беременности, так как повреждена структура спермы и значительно снижена подвижность сперматозоидов. При этом наблюдаются проблемы с их проникновением в цервикальную слизь и блокада реакций еще на подготовительных этапах. Все это нарушает процесс оплодотворения.
АСАТ приводит к резкому уменьшению количества эмбрионов, нарушает алгоритм их имплантации, препятствует формированию плодных оболочек и правильному развитию плода в матке. Без диагностики и лечения иммунологическое бесплодие становится причиной гибели зародыша и выкидыша.
Основные причины патологии
Структура сперматозоидов имеет антигенную природу, по причине чего они являются инородными как для женского, так и для мужского организма. Для их защиты предусмотрена супрессия иммунного ответа. У женщин данный механизм выражается увеличением количества Т-супрессоров (в период овуляции), а также снижением уровня С3-компонента, Lg и T-хеллеров.
У мужчин сперматозоиды обладают способностью к мимикрии относительно сорбционных процессов антигенов, а в яичках и придатке присутствует ГТБ – гемато-текстикулярный барьер. Кроме того, механизм обуславливает иммуносупрессивный фактор спермоплазмы.
Причины иммунологического бесплодия у мужчин
Прямой контакт иммунной системы и спермальных антигенов возникает в случае дестабилизации защитных функций по причине ряда неблагоприятных факторов. В результате развивается данный тип бесплодия. К распространенным факторам можно отнести:
Каждый из вышеперечисленных факторов может стать причиной развития иммунологического бесплодия, при этом период формирования патологии не обязательно должен совпадать со сроками воздействия конкретного фактора.
Причины патологии у женщин
Возникновение АСАТ и нарушение механизма иммунной толерантности у женщин перед имплантацией плода могут быть следствием таких проблем:
Несовместимость ряда антигенов и систем, а также наличие определенных изоантигенов в эякуляте мужчины могут стимулировать развитие АСАТ. В зависимости от титра антигенов и степени поражения сперматазоидов зависит сила иммунного ответа и его последствия.
Кроме того, на данный процесс влияет и место их расположения. К примеру, если АСАТ находится в зоне головки сперматозоида, запускается механизм блокировки его слияния с ооцитом. Если речь идет о хвостовой части, это значительно затрудняет общую подвижность.
Симптоматика иммунологического бесплодия
У данной патологии нет выраженной симптоматики. Пара в возрасте до 40 лет с регулярной половой жизнью, отсутствием контрацептивов и нормальным менструальным циклом у женщины может не иметь детей 1 год и более. В случае зачатия возникает дефект имплантации, который нарушает развитие эмбриона и приводит к прерыванию беременности еще в первые недели (до ее выявления).
Если говорить о внешних симптомах, они отсутствуют у обоих партнеров. Более того, у мужчин наблюдается полноценная эректильная функция, сперматозоиды проявляют активность, а половой акт происходит без каких-либо отклонений. Обследование репродуктивной системы женщины также не показывает каких-либо нарушений, способных могут стать причиной отсутствия беременности.
Особенности диагностики
Для определения иммунологического бесплодия нужно пройти ряд исследований как мужчине, так и женщине. Диагностика проводится гинекологом, андрологом и репродуктологом. Лабораторные анализы включают посткоитальные тесты, определение антиспермальных антител в плазме, исследование эякулята и отбор специальных биологических проб. Перед анализами обязательно прекращают прием антибиотиков, гормональных и прочих препаратов, которые могут исказить результаты.
Одновременно с вышеперечисленными анализами делается MAR-тест, который позволяет получить точную информацию о количестве подвижных сперматазоидов с наличием АСАТ. Если данный показатель превышает 50%, можно утверждать о присутствии иммунологического бесплодия. Для вычисления локации антител выполняется 1ВТ-тест, а проточная цитофлуориметрия позволяет оценить количество АСАТ на одном подвижном сперматозоиде.
Дополнительно врач может назначить ИФА для исследования сыворотки крови на наличие антигенов, определение индуцированной или спонтанной акросомальной реакции. Параллельно делаются тесты на присутствие венерических инфекций, аутоантител к ряду гормонов, кардиолипину, фосфолипидам и ДНК. Важно выполнить дифференциацию данного вида бесплодия от возможных других.
У мужчин диагностика чаще всего проводится по результатам спермограммы. Искажение формы, слабая активность сперматазоидов и низкое количество живых в эякуляте, агглютинация, резкое снижение количества являются признаками заболевания. Обязательно проводится анализ содержимого шеечного канала и цервикальной слизи, изучается ее воздействие на активность сперматазоидов. Нередко наблюдаются движения в виде маятника, дрожание без движения и низкая мобильность.
Способы лечения иммунологического бесплодия
Основу лечения иммунологического бесплодия обычно составляют вспомогательные репродуктивные технологии. Предварительно каждый из супругов проходит тщательную подготовку и сдает необходимые анализы. В том случае, если есть активные сперматозоиды, используется метод искусственного оплодотворения. Еще один способ – искусственная инсеминация, во время которой сперма вводится непосредственно в матку без прохождения через шеечный канал.
Метод ИКСИ применяется в случае, если общий оплодотворяющий потенциал определен, как низкий. Инъекция включает один здоровый сперматозоид, который вносится в цитоплазму яйцеклетки. В дальнейшем эмбрион имплантируется в матку. Для лечения фоновой патологии, которая стала причиной бесплодия, возможно оперативное вмешательство и коррекция выявленных аномалий репродуктивной системы.
Если говорить о медикаментозном лечении женщины, оно включает длительные курсы приема антибактериальных, антигистаминных препаратов и ударные дозы кортикостероидов. Во время лечения минимум 6 месяцев нужно использовать презервативы во время полового акта, чтобы снизить чувствительность организма женщины к мужскому эякуляту. При развитии аутоиммунных процессов лечение проводят с использованием гепарина.
Нормализация иммунных процессов позволяет увеличить способность к зачатию на 50%. Подкожное введение лимфоцитов мужа (или донора) способствует подавлению иммунитета. Вместе с этим проводят внутривенное введение смеси белков плазмы (от разных доноров, отобранных по определенной системе). Чтобы получить полноценную здоровую яйцеклетку для дальнейшего оплодотворения, проводится процедура активной гормональной стимуляции суперовуляции. При этом сперматозоид получают путем биопсии яичка или придатка, а также в результате физиологической эякуляции. Если иммунологическое бесплодие сильно повлияло на здоровье сперматозоидов, используется донорская сперма. Если в крови женщины обнаружено высокое содержание титра АСАТ, перед ЭКО, инъекцией или инсеминацией требуется длительное лечения для достижения стабильного состояния. Врачи рекомендуют использовать функциональные и активные сперматозоиды, которые являются генетически здоровыми и прошли морфологическую селекцию.
Для обработки и выбраковки эмбрионов проводится ассистированный хэтчинг, которые позволяет получить наиболее здоровые и жизнеспособные из них. Технология криоконсервации эмбрионов (перед имплантацией) увеличивает вероятность наступления беременности (предварительно требуется консультация репродуктолога).
Главной спецификой иммунологического бесплодия является возникновение данной патологии между двумя конкретными партнерами. Нередко АСАТ является реакцией на сперму определенного мужчины, и при смене партнера женщина без проблем может забеременеть. Современные технологии, методики и медикаментозное лечение позволяют достичь желаемого результата в большинстве случаев и подарить пациентам радость родительства.
Для правильной диагностики и выбора метода лечения важно обследование обоих партнеров. Комплексный подход позволяет устранить причину возникновения патологии и обеспечить естественное течение беременности без осложнений.
Иммунное мужское бесплодие
 | В.А. Божедомов, д.м.н., профессор кафедры урологии и андрологии факультета фундаментальной медицины ГБОУ ВПО Московский государственный университет им. М.В. Ломоносова, ведущий научный сотрудник ФГБУ Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. В.И. Кулакова МЗ РФ, научный руководитель по андрологии и репродукции ФБГУ Поликлиника №3 УДП РФ |
Аутоиммунные реакции против сперматозоидов, сопровождающиеся образованием антиспермальных антител (АСАТ), снижают фертильность даже при нормозооспермии. В то же время АСАТ не всегда приводят к бесплодию. Эффект АСАТ зависит от доли АСАТ-позитивных сперматозоидов, их числа и локализации на клетке, класса/субкласса и аффинности АСАТ, сопутствующих нарушений спермограммы. Проявлениями аутоиммунных реакций против сперматозоидов могут быть:
Образование АСАТ можно рассматривать,с одной стороны, как непосредственную причину снижения фертильности, с другой – как маркер сниженного качества спермы. Клинически значимыми являются прямые методы определения АСАТ на поверхности прогрессивно подвижных сперматозоидов: MAR-(mixed agglutination reaction) и IBT (immunobead assays )-тесты. АСАТ класса иммуноглобулинов-А (IgA) всегда присутствуют в сочетании IgG, а АСАТ-IgG могут быть диагностированы и в отсутствие IgA. Именно поэтому первым этапом диагностики иммунного мужского бесплодия является определение доли подвижных IgG-позитивных сперматозоидов методами MAR или IBT. Тесты на АСАТ должны выполняться во всех случаях бесплодного брака и невынашивания беременности на ранних сроках. Патогенетически значимыми следует считать величину MAR IgG более 12% при планировании естественного зачатия и 50% –при выполнении экстракорпорального оплодотворения и переноса эмбриона (ЭКО и ПЭ).
Причинами появления АСАТ служат непроходимость семявыносящего тракта, повреждения гемато-тестикулярного барьера, перекрестные иммунные реакции с антигена ми микроорганизмов, повышенная реактивность иммунной системы в ответ на экзогенные (в т.ч. инфекционные) стимулы. В патогенезе иммунного бесплодия важную роль играет внутриклеточный оксидативный стресс (ОС).
Лечение иммунного бесплодия можно разделить на этиотропное, патогенетическое и симптоматическое. Этиотропное лечение основано на устранении факторов риска: непроходимости семявыносящего тракта, перегревания, инфекций; во многих случаях этиотропное лечение невозможно. Патогенетическое лечение включает ферменты и антиоксиданты, клеточные продукты фетоплацентарного происхождения. Симптоматическими методами являются вспомогательные репродуктивные технологии (ВРТ): в виде специальной обработки (отмывки) сперматозоидов от АСАТ in vitro и внутриматочной инсеминации или ЭКО с интраплазматической инъекцией сперматозоидов (ИКСИ) в самых сложных случаях. Требуется продолжение исследований в данном направлении с целью уточнения антигенов, антитела против которых приводят к бесплодию, и создании на этой основе антиген-специфической терапии.
Эпидемиология
По данным различных публикаций, АСАТ могут быть диагностированы у 4–21% мужчин из бесплодных пар. По нашим данным, среди мужчин, обращающихся за помощью по поводу бесплодного брака (более 3500 обследованных), АСАТ в различных количествах диагностируются в 18% случаев, в т.ч. у 8% мужчин антитела покрывают более половины подвижных сперматозоидов.
Влияние на фертильность
В присутствии АСАТ показатели спермограммы существенно хуже, чем у фертильных мужчин, однако корреляции между наличием АСАТ и отдельными показателями спермограммы слабые. Достаточно часто, больше чем в четверти случаев, по нашим данным, у пациентов с иммунным бесплодием показатели спермограммы соответствуют «нормозооспермии». Но и в этом случае реальная фертильность снижается: между длительностью вынужденного бесплодия и долей прогрессивно-подвижных сперматозоидов, покрытых АСАТ, существует высоко значимая положительная корреляция. Снижение фертильности при нормозооспермии в присутствии АСАТ вызвано различными нарушениями функциональных способностей сперматозоидов: акросомальной реакции, капацитации, рецепторного взаимодействия с яйцеклеткой, повышенного апоптоза гамет.
Многие авторы обращали внимание, что у АСАТ-положительных пациентов эмбрионы при ЭКО и ПЭ были более низкого качества. Причину этого нам удалось установить недавно. Оказалось, что у пациентов со значительными уровнями АСАТ чаще наблюдается фрагментация ДНК сперматозоидов: доля сперматозоидов с фрагментацией ДНК у АСАТ-положительных пациентов был в 1,3 раза выше, чем у бесплодных мужчин без АСАТ и в 1,6 раза выше, чем у фертильных мужчин; существуют различия в размере «хало», который характеризует степень фрагментации ДНК. Установить это удалось, когда сравнили группы пациентов с нормозооспермией, отличающиеся только по наличию или отсутствию АСАТ. Эти изменения в структуре хроматина, связанные с AСАТ, могут быть фактором, влияющим на процессы размножения как во время, так и после оплодотворения яйцеклетки.
Этиология
Более десяти факторов могут становиться причинами развития антиспермального иммунитета: травма яичек с орхитом или без него, вазорезекция, врожденная обструкция семявыносящих путей, инфекции репродуктивного тракта (ИРТ), травма спинного мозга, приводящая к анэякуляции, пассивный гомосексуализм, психогенная анэякуляция, варикоцеле, крипторхизм, перекрут яичка, злокачественные опухоли яичка.
Оценка абсолютного риска развития антиспермального иммунитета в наших исследованиях показала, что наиболее часто АСАТ появляются после перенесенных орхитов и эпидидимитов (67%), тупых травм мошонки без клинического орхита (66%), после клинически выраженного и ранее прооперированного варикоцеле (39–43%). Учет комплекса и возможного взаимодействия нескольких патогенетически значимых факторов показывает, что нарушения качества спермы и риск появления АСАТ в группах с орхитом зависят от наличия варикоцеле. В группе мужчин, у которых в результате травмы мошонки развился орхит, в 87% случаев присутствовало сопутствующее варикоцеле (11% в группе с атравматическим и 35% с субклиническим орхитом). Если травма мошонки имела место у мужчин с варикоцеле, АСАТ появляются в 1,2–1,4 раза, а орхит развивается в 3,4–4,1 раза чаще, чем при травме мошонки без варикоцеле.
Оценка роли ИРТ (Chlamydia trachomatis, Ureaplasma urealyticum, Mycoplasma hominis и др.) показывает, что риск развития аутоиммунных реакций против сперматозоидов зависит от особенностей возбудителя: C. trachomatis чаще приводит к орхиту, M. hominis вызывает перекрестные иммунные реакции. В среднем, АСАТ можно обнаружить примерно у 30% пациентов с ИРТ.
Патогенез
Патогенез иммунного мужского бесплодия можно представить следующим образом. После нарушения целостности гемато-тестикулярного барьера, образования спермогранулем при непроходимости семявыносящего тракта и/или в случае, когда к поверхности сперматозоидов прикрепляются микроорганизмы, фагоцитоз сперматозоидов макрофагами в репродуктивном тракте приводит к презентации спермальных антигенов в комплексе с HLA классов I и II Т-клеткам. Происходит экспансия специфичных к спермальным антигенам Т-лимфоцитов и высвобождение цитокинов, которые стимулируют дифференцировку специфичных к спермальным антигенам В-лимфоцитов и продукцию АСАТ. Наличие наследственно обусловленной гиперактивности Т- и В-клеток, возможно связанной с особенностями HLA-системы, усугубляют этот процесс. В дальнейшем иммунный ответ развивается по гуморальному типу с преобладанием продукции АСАТ и уменьшением числа T-клеток. Иммунологическими механизмами, приводящими к снижению фертильности на фоне АСАТ, являются гиперпродукция реакционноспособных метаболитов кислорода (АФК – активные формы кислорода), лизосомальных ферментов, интерферонов (ИФН) и повышенный фагоцитоз в органах репродуктивного тракта.
По нашему мнению, ключевым фактором развития иммунного мужского бесплодия является ОС – следствие гиперпродукции АФК: пероксида водорода, озона и др. По нашим данным, у мужчин с иммунным бесплодием даже в отсутствие инфекционного процесса продукция АФК повышена более чем в 3 раза; между АФК и АСАТ имеется прямая зависимость, причем продукция АФК больше зависит от количества антител на сперматозоидах (по данным проточной цитометрии), чем от процента подвижных АСАТ-позитивных гамет (MAR-тест). Одновременно существует положительная связь между уровнем АФК и фрагментацией ДНК сперматозоидов.
Конкретные антигены сперматозоидов, которые стимулируют иммунную систему, и механизмы первоначальных реакций, приводящих к нарушению фертильности, все еще остаются неизвестными. Можно предположить, что аутоиммунный процесс инициируют не какие-то «особые» аутоантигены, поиск которых безуспешно идет несколько десятилетий, а любые антигены сперматозоидов при соблюдении следующих условий:
Обнаруженная нами связь между АСАТ, ОС и фрагментацией ДНК (данные опубликованы в международных журналах Andrology и Journal of Reproductive Immunology) снова поднимает вопрос о месте ВРТ в лечении пациентов с мужским иммунным бесплодием –постулированное в мета-анализе А. Zini и соавт. (2011) положение о том, что АСАТ не снижают доли наступивших беременностей после ЭКО и ИКСИ, не означает отсутствия влияния на исходы беременности и здоровье детей.
Диагностика
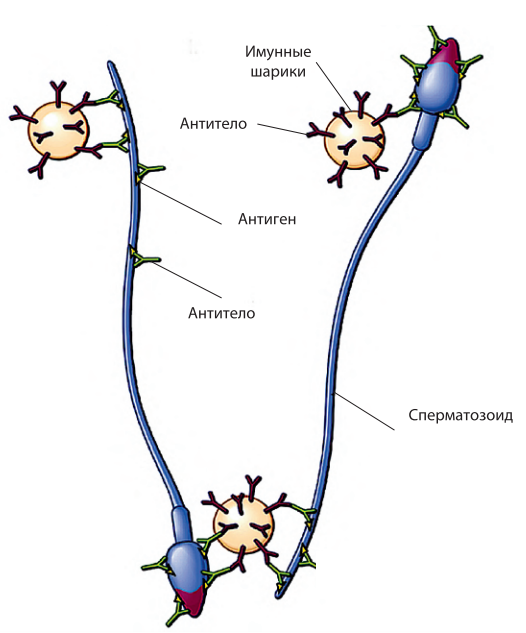
Коммерчески используемые тест-системы непосредственно определяют или наличие антител на поверхности сперматозоидов, или содержание АСАТ в растворе (сперма, кровь, цервикальная слизь или фолликулярная жидкость). Методы диагностики АСАТ включают тест с полиакриламидными шариками, покрытыми АСАТ (IBD – immunobead assays), смешанную реакцию агглютинации – MAR-тест, иммуноферментный анализ (ELISA), метод трей-агглютинации (tray agglutination test), метод спермоиммобилизации (sperm immobilization assay tests), метод проточной цитометрии (ПЦМ/flow cytometry) и метод с радиочувствительным агглютинином (radiolabeled agglutinin assays). Однако ни один из методов не удовлетворяет всем требованиям клиницистов – определять присутствие АСАТ, их локализацию, изотип, быть высокочувствительным и специфичным, отсутствуют общепринятые представления о клинической значимости различных тестов. Наиболее удобными для клинического применения и поэтому рекомендованными Всемирной организацией здравоохранения (ВОЗ, 2010) в качестве стандартных являются MAR- и IBT-тесты. MAR-тест выполняется и используется преимущественно в странах Европы, IBT-тест – в странах Америки. Данные методы позволяют определять наличие, классы и локализацию АСАТ. MAR-тест основан на связывании латексных шариков, покрытых человеческими IgG со сперматозоидами, покрытыми АСАТ, после добавления бивалентной антисыворотки к Fc-фрагменту IgG человека (рис. 1).
Рис. 1. Принцип реализации прямых методов обнаружения АСАТ на сперматозоидах (по CCF, 2009)
С помощью фазово-контрастного микроскопа при 400-кратном увеличении производят подсчет доли подвижных сперматозоидов, связанных с шариками и локализацию прикрепления шариков. Полученный результат выражают в MAR% для IgG или IgA соответственно. Однако с помощью данных методов невозможно оценить количество АСАТ, связанных с поверхностью сперматозоида. Кроме того, они не могут быть использованы при отсутствии активно-подвижных сперматозоидов. В этом случае приходится применять непрямой метод с инкубированием в семенной плазме донорских сперматозоидов.
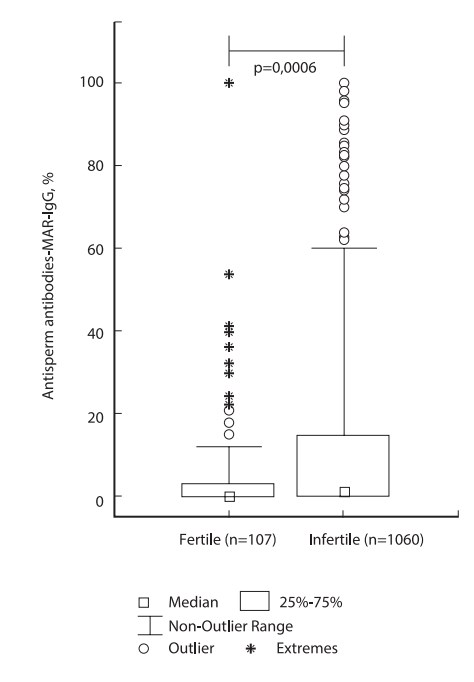
По нашему мнению, рекомендованные в настоящее время руководством ВОЗ (2010) допустимые уровни MAR-IgG менее 50% слишком либеральны и не соответствуют реальной клинической практике. С целью уточнения допустимых количеств АСАТ на сперматозоидах мы оценили результаты MAR-теста у фертильных мужчин с нормозооспермией и показали, что MAR-IgG более 10% имел место в 13% наблюдений, MAR-IgG более 50% – в 2% и MAR-IgG 100% – в 1%. Распределение тестовых значений MAR-теста в этой группе заметно отличалось от нормального: медиана – 0% (среднее значение – 5,4±13,8); 50% значений (25–75% процентили) находились в диапазоне 0–3%, 95% процентиль составил 32%. График Box-and-whisker показывает, что «выпадающими значениями» (значения, далекие от медианы и не типичные для этого набора исследований) были MAR-IgG более 12% (рис. 2). Следовательно, референсные значения для фертильных мужчин находятся в диапазоне MAR-IgG 12–32%.
Рис. 2. Результаты прямой идентификации АСАТ класса IgG на поверхности подвижных сперматозоидов у фертильных и бесплодных пациентов с нормозооспермией (по V.A. Bozhedomov и соавт. J. Reproduct. Immunol. 2015;112:95–101)
Поскольку показатели спермограммы ни изолированно, ни в комплексе не обладают предсказательной способностью относительно наличия или отсутствия аутоиммунных реакций против сперматозоидов, исследования на АСАТ должны проводиться во всех случаях бесплодного брака и при замерших на ранних сроках беременностях.
Лечение
Лечение пациентов иммунным бесплодием представляет собой сложную проблему. Используются несколько стратегий:
Каждый из этих методов в некоторой степени снижает повреждающее действие «мужских» и «женских» АСАТ на половые клетки, что приводит к улучшению функции гамет и способствует восстановлению фертильности. Однако все эти методы неспецифичны, поскольку антигены спермы, которые стимулируют иммунную систему и приводят к иммунологическому бесплодию, остаются неизвестными.
Этиотропное лечение. Первым этапом терапии мужчин с иммунным бесплодием является устранение всех возможных этиологических факторов развития аутоиммунного процесса в их половой системе: обструкции семявыносящего тракта, урогенитальных инфекций, варикоцеле, перегревания и др.
Вопрос о возможности «возвращения» фертильности после микрохирургического восстановления проходимости семявыносящего тракта остается до настоящего времени неясным: сперматозоиды в эякуляте после подобной операции появляются у 65–80% пациентов, но у 40–60% имеются нарушения в спермограмме и стойкое сохранение АСАТ в 33–60% случаев. Прогнозы на беременность после реконструктивной операции в решающей степени зависят от продолжительности обструкции и исходного уровня АСАТ.
Оперативное лечение варикоцеле, осложненного АСАТ, имеет менее оптимистичный прогноз. Наши исследования показывают, что у пациентов с АСАТ после микрохирургической варикоцелэктомии реже происходит увеличение концентрации, подвижности и доли морфологически нормальных форм; доля АСАТ-позитивных сперматозоидов в среднем не снижается; реже наступают беременности. Результаты операции менее оптимистичны, когда имеют место небольшая степень варикоцеле и значительное количество АСАТ.
Наш опыт подтверждает важность профилактики и своевременного лечения острых и подострых воспалительных процессов в репродуктивном тракте. При MAR-IgG от 10 до 49% излечение от C. trachomatis приводит через 2–4 недели к уменьшению доли MAR-позитивных сперматозоидов у 85% больных в среднем по группе на 13% в абсолютных значениях. При MAR-IgG более 50%, несмотря на отсутствие C. trachomatis в мазках у всех пациентов в первый месяц после терапии и этиологического излечения, почти в 70% случаев через 2 месяца, доля IgG-позитивных сперматозоидов в этой группе мужчин не претерпела существенных изменений. Только у 20% мужчин наблюдалась позитивная динамика АСАТ.
В целом есть основания считать, что в большинстве случаев нормализация кровообращения, отсутствие ИРТ, восстановление проходимости (когда это удается сделать), устранение производственных вредностей не обеспечивают исчезновения АСАТ, когда их продукция началась. Данные факторы часто играют роль триггера, запуская при наличии генетической и иммунологической предрасположенности каскад аутоиммунных реакций. Поэтому на втором этапе обычно требуется применение дополнительных лечебных мероприятий: фармакотерапии, специальных отмывок с последующим внутриматочным введением или ЭКО и ПЭ.
Патогенетическое лечение. Классической терапией больных заболеваниями, в патогенезе которых предполагается иммунологический механизм развития, по-прежнему остается использование глюкокортикостероидов (ГКС). За четыре десятилетия применения этих препаратов примерно равное число авторов сообщали о случаях успеха и неудач при применении различных препаратов ГКС. По нашему мнению, ГКС могут быть показаны только пациентам с хроническим простатитом 3А и АСАТ: пиоспермией без каких-либо диагностированных инфекций.
Поскольку повреждение сперматозоидов в присутствии АСАТ связано с ОС сперматозоидов, можно использовать для лечения мужчин с иммунным бесплодием антиоксиданты. 3-Окси-6-метил-2-этил-пиридина гидрохлорид, рекомендуемый для лечения пациентов с воспалительными и дегенеративно-дистрофическиими процессами в офтальмологии, оказался полезным при мужском иммунном бесплодии (наш патент на изобретение №2421220).
Обнадеживающие результаты получены нами при использовании ферментов. Было показано, что почти у всех больных, получающих комплекс протеолитических ферментов (панкреатин, трипсин, химотрипсин, бромелайн, папаин) в суммарной суточной дозе 35–90 мг/кг уменьшалась вязкость спермы, у 3/4 мужчин улучшалась подвижность сперматозоидов, у 2/3 возросла их концентрация. Снижение числа АСАТ-позитивных сперматозоидов произошло у 80% мужчин в среднем на 20–30% (Патент РФ №2149021). Коллеги недавно предложили использовать для этих целей конъюгат протеолитического фермента гиалуронидазы с высокомолекулярным носителем группы производных N-оксида поли-1,4-этиленпиперазина: по их данным, это также способствует уменьшению числа АСАТ-позитивных сперматозоидов. Протеолитические ферменты можно сочетать с антиоксидантами, рибоксином и другими препаратами, что повышает эффективность лечения.
Другим направлением в консервативном лечении мужчин с иммунным бесплодием следует считать применение продуктов фетоплацентарного происхождения. Известно, что ряд белков, в значительном количестве вырабатываемых плодом и плацентой в период беременности, таких как Fas-лиганд (CD95), α-фетопротеин, α2-микроглобулин фертильности и др., обеспечивают иммуносупрессию, необходимую для сохранения и нормального протекания беременности. Применение фетоплацентарных комплексов у мужчин с иммунным бесплодием позволило на 27–95% снизить уровни АСАТ, включая IgA, который не реагирует на лекарственную терапию, улучшить качество спермы, в каждом четвертом случае у их жен наступала беременность (Патент на изобретение №2155596).
Симптоматическое лечение. Симптоматическим методом следует считать применение ВРТ в форме ИКСИ. Данный метод позволяет доставлять сперматозоиды, часто неспособные самостоятельно оплодотворять, непосредственно в яйцеклетку. По данным мета-анализа А. Zini и соавт. (2011), доля наступивших после ИКСИ беременностей от пациентов с иммунным бесплодием статистически не отличается от таковой у пациентов с аналогичной спермограммой без АСАТ, но данные по родам не приводятся.
Следует помнить, что различные способы лечения не исключают друг друга. Лекарственную терапию следует сочетать с внутриматочной инсеминацией, эффективность которой может быть повышена с помощью новых методов подготовки спермы. В наиболее сложных случаях, когда имеется посттравматическая атрофия яичек, концентрация сперматозоидов меньше 5 млн/мл, уровни гонадотропинов в 1,5 раза выше нормы или когда присутствуют дополнительные факторы бесплодия, следует рассматривать возможности ЭКО и ПЭ (ИКСИ) с самого начала.